- کلینیک بستری و درمان بیماران اعصاب و روان مهر آفرین
- 09122616932
- 09122602410
یکی از حوزه های فعالیت درمانی کلینیک بستری و درمان بیماران اعصاب و روان مهرآفرین درمان اختلال دوقطبی است که در این مقاله به طور مفصل درمورد علائم و درمان اختلال دوقطبی پرداخته شده است.
چکیده مقاله
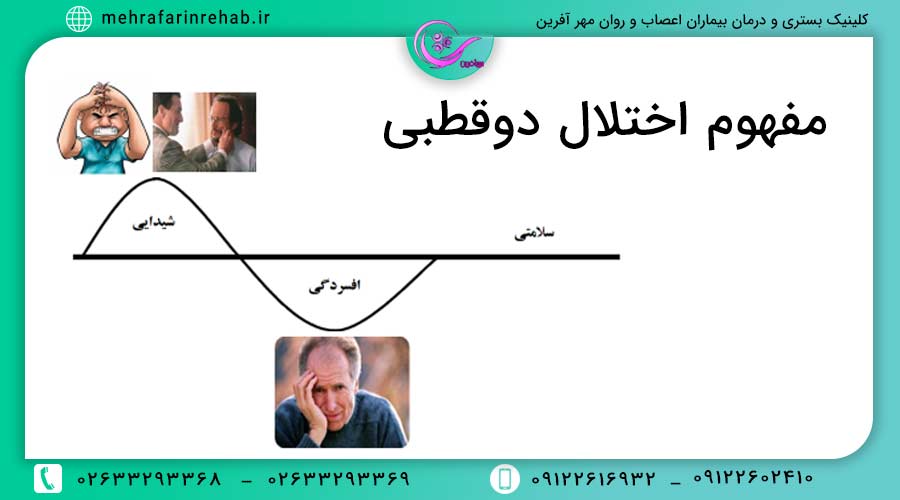
اختلال دوقطبی چیست و چه علائمی دارد؟
همانطور که از نامش پیداست شخص درای دو اختلال در دو قطب متفاوت است. یا حالت افسردگی شدید دارد و یا حالت شیدایی یا نیمه شیدایی. به اختلال دوقطبی که یک بیماری روانی است افسردگی شیدایی نیز میگویند. این نوسانات خلقی شدید در اختلال دوقطبی ممکنه هفته ها و ماه ها طول بکشد.
خلق افسرده در اختلال دو قطبی: احساس شدید افسردگی
در دورهٔ افسردگی بیمار دید منفی نسبت به زندگی خود دارد. عدم اعتماد بنفس، اختلالات خواب، اختلالات خوردن، خستگی و بیحالی از علائم افسردگی است.
خلق شیدا در اختلال دوقطبی:
اگر انرژی بیمار بسیار بالا یا همراه با روانپریشی باشد، به آن حالت شیدایی
( مانیا ) میگویند. احساس شادمانی بسیار و ناامیدی
احساسات و رفتارهای غیرطبیعی، نشاطزدگی، تحریکپذیری، اختلال تمرکز، خودبزرگبینی و خوشبینی افراطی از علائم مانیا است. بیمار در این دوره معمولاً تصمیمات پر ریسک بدون توجه به عواقب آن میگیرد. دورهٔ مانیا بهصورت معمول همراه با کمخوابی است.
خلق مختلط و نیمه شیدا در اختلال دوقطبی:
امّا اگر شدت آن کم باشد، به آن حالت نیمهشیدایی (هیپومانیا) میگویند. به عنوان مثال خلق افسرده همراه با بیقراری و فعالیت بیش از اندازه ناشی از شیدائی.
انواع اختلال دو قطبی
اختلال دوقطبی نوع 1
حد اقل یک دوره خلق شیدا به مدت یک هفته وجود دارد.اگرچه بیشتر مبتلایان دوره افسردگی را هم تجربه میکنند ولی بعضی از انها فقط دوره شیدائی را تجربه میکنند.
دوره های شیدایی بدون درمان بین 3 تا 6 ماه به طول میانجامند.دورههای افسردگی در صورتی که مداوا نشوند 6-12 ماه ادامه پیدا میکنند.
اختلال دو قطبی نوع 2
در این نوع بیش از یک دوره افسردگی شدید وجود دارد. در صورتی که شدت خلق شیدایی کم است. این نوع به نام شیدائی خفیف (Hypomania) نامیده میشود.
اختلال دو قطبی با تناوب سریع
در این دسته بیش از 4 بار نوسان روحی در طول یکسال وجود دارد. این نوع در حدود 10 درصد افراد مبتلا به اختلالات دوقطبی دیده میشود و میتواند با هر کدام از انواع 1 یا 2 همراه باشد.
اختلال خلق ادواری (Cyclothymia)
در این نوع شدت نوسان خلق به اندازه اختلال دوقطبی نیست، اما میتواند زمان طولانی تری ادامه یابد. این حالت میتواند منجر به اختلالات دو قطبی گردد.
علل اختلالات دوقطبی
دلیل قطعی برای این اختلالات شناخته نشده، اما تحقیقات نشان میدهد که:
اختلالات دوقطبی منشائ ارثی دارد. به عبارتی ژنها بیشتر از تربیت در این اختلالات موثرند.
ممکن است مشکل فیزیکی در قسمتی از مغز که کنترل حالات روحی را به عهده دارد عامل این اختلالات باشد. به این دلیل است که این اختلالات با دارو قابل درمان هستند.
نوسانات خلقی ممکن است گاهی توسط استرس و یا بیماری بوجود بیایند.
شروع مقاله
اختلال دوقطبی چیست و چه نشانه هایی دارد؟
افسردگی اساسی و اختلال دوقطبی خلق حال و هوای اساسی یا هیجانی نافذ و پایداری است که بر رفتار و درک فرد از جهان تأثیر میگذارد. عاطفه (affect) به تظاهر بیرونی خلق اطلاق میشود. اختلالات خلقی (که گاهی اختلالات عاطفی نامیده میشوند) طبقهی مهمی از بیماریهای روانپزشکی هستند و اختلالات افسردگی، اختلال دوقطبی و سایر اختلالات که در این بخش و بخش بعدی توضیح داده خواهند شد.
برای توصیف خلق انواعی از صفات بهکار میروند: افسرده، غمگین، تهی، ملانکولیک، ناراحت، تحریکپذیری، سلول، بالا، سرخوش، مانیک، شاد و بسیاری از این صفات دیگر که همگی ماهیتی توصیفی دارند. برخی از اینها قابل مشاهده توسط بالینگرند (مانند چهرهی شاد) و سایر موارد را فقط خود بیمار احساس میکند (مانند ناامیدی). خلق میتواند بیثبات باشد و سریعاً بین قطبهای مختلف در نوسان باشد (مثلاً فرد یک لحظه با صدای بلند میخندد و گشادهرو است و لحظهای دیگر گریان و مأیوس است).
دیگر نشانهها در علایم اختلالات خلقی عبارت است از تغییراتی در سطح فعالیت، تواناییهای شناختی، تکلم و کارکردهای نباتی (ازقبیل خواب، فعالیت جنسی و سایر نظمهای زیستی). این تغییرات تقریباً همیشه موجب مختل شدن کارکردهای بینفردی، اجتماعی، و شغلی بیمار است. انسان وسوسه میشود که اختلالات خلقی را بر روی پیوستاری تصور کند که شامل نوسانات نابهنجار خلق است.
بیشتر بخوانید:
با این حال بیماران دچار اختلالات خلقی اغلب حالات مرضی خود را دارای کیفیتی غیرقابل توصیف و در عین حال مجزا توصیف میکنند. بنابراین مفهوم پیوستار ممکن است بازنمود همذاتپنداری مفرط بالینگر با پاتولوژی باشد و به همین دلیل رویکرد او در قبال بیماران دچار اختلالات خلقی را دستخوش تحریف سازد.
اگر بیمار فقط به دورههای افسردگی اساسی دچار شود، اصطلاحاً گفته میشود که به اختلال افسردگی اساسی یا افسردگی یک قطبی مبتلا است. برای بیمارانی که به هر دو نوع دورهی افسردگی و مانیا (شیدایی) دچار میشوند و یا فقط دورههای مانیا را تجربه میکنند، تشخیص اختلال دوقطبی مطرح میگردد. بیماران مبتلا به اختلال دوقطبی را که هیچ دورهای از افسردگی ندارند گاه با اصطلاحاتی نظیر «مانیای یک قطبی، مانیای خالص» توصیف میکنند. سه طبقه دیگر اختلالات خلقی عبارتند از هیپومانیا (نیمه شیدایی)، خلق ادواری (سیکلوتایمی) و افسردهخویی (دیس تایمی). هپیومانیا شامل دورهای از علایم مانیا است که با تمام ملاکهای دوره مانیا مطابقت نمیکند.
خلق ادواری و افسردهخویی بهترتیب اشکال خفیفتر اختلال دوقطبی و افسردگی اساسی محسوب میشوند. اختلال افسردگی اساسی و اختلال دوقطبی از دیدگاه روانپزشکی، بهویژه در 20 سال اخیر، دو اختلال جداگانه بهشمار میروند. با این حال بهتازگی این احتمال دوباره مدنظر قرار گرفته که شاید اختلال دوقطبی، شکل شدیدی از بروز افسردگی اساسی باشد.
معاینه و بررسی دقیق بسیاری از بیمارانی که تشخیص اختلال افسردگی اساسی بر آنها گذاشته شده است، از وجود دورههایی از رفتارهای مبتنی بر مانیا یا هیپومانیا در گذشته آنان برده میدارد که تاکنون تشخیص داده نشدهاند. بسیاری از صاحبنظران بین اختلال دو قطبی و افسردگی راجعه، پیوستگی قابل توجهی میبینند. این امر منجر به مباحثات و مجادلات گستردهای درمورد طیف دوقطبی شده است که شامل اختلال دوقطبی کلاسیک، دوقطبی II و افسردگیهای راجعه است.
تاریخچه داستان «پادشاه شائول» در «عهد عتیق» و نیز داستان خودکشی «آژاکس» در ایلیاد «هومر» توصیفهایی از سندروم افسردگی است. بقراط در حدود چهارصد سال پیش از میلاد مسیح (ع) اصطلاحات مانیا (شیدایی) و مالیخولیا (melancholia) را برای توصیف اختلالات روانی بهکار برده بود.
حدود سال سیام میلادی یک پزشک رومی به نام سلسوس در کتابش بهنام «درباره طب» (De re medicina)، مالیخولیا (ملانکولی) را بهعنوان نوعی افسردگی ناشی از غلبه صفرا را ذکر کرده است. (ملانکولی از واژههای یونانی melan بهمعنای سیاه و chole بهمعنای صفرا گرفته شده است).
نخستین متن انگلیسی کاملاً مرتبط با افسردگی کتاب آناتومی ملانکولی اثر رابرت بورتون است که در سال 1621 منتشر شد. در 1854 «ژول فالره» بیماریای به نام «جنون دورهای» (فولی سیرکولار) را توصیف کرده بود که در آن حالات خلقی افسرگی و مانیا بهطور متناوب پیدا میشد. در 1882 روانپزشک آلمانی «کارل کالبام» اصطلاح «سیلکوتایمی» را بهکار برد و مانیا و افسردگی را مراحلی از یک بیماری واحد قلمداد کرد.
در 1899 «امیل کریپلین» براساس اطلاعاتی که از روانپزشکان آلمانی و فرانسوی پیش از خود بهدست آورده بود، نوعی روانپریشی بهنام روانپریشی مانیا- افسردگی توصیف کرده بود و اکثر ملاکهایی را که امروزه روانپزشکان برای گذاشتن تشخیص اختلال دوقطبی I بهکار میبرند، در آن گنجانده بود. از دیدگاه کرپلین تفاوت این روانپریشی با دمانس زودرس (نام اسکیزوفرنی در آن روزگار) این بود که سیر رو به تباهی و رو به دمانس در آن وجود نداشت.
کرپلین نوعی افسردگی هم برشمرده بود که در اواخر بزرگسالی شروع میشد و نهایتاً نام ملانکولیای کهولتی برآن نهاده شد. این نوع افسردگی از همان زمان شکلی از اختلالات خلقی دیرآغاز دانسته شد. اختلال افسردگی اساسی بدون سابقهای از دورههای مانیا، مختلط، یا هیپومانی رخ میدهد. دورهی افسردگی اساسی باید لااقل دو هفته طول بکشد.
بیماری که دچار دورهی افسردگی اساسی تشخیص داده میشود، باید لااقل چهارعلامت از فهرستی شامل تغییرات اشتها و وزن، تغییرات خواب و فعالیت، فقدان انرژی، احساس گناه، مشکل در تفکر و تصمیمگیری، و افکار عودکنندهی مرگ یا خودکشی را هم داشته باشد.
دورهی مانیا، دورهی مشخصی از «خلق دائماً و به شکل غیرطبیعی بالا، گشاده یا تحریکپذیر» است؛ مدت این دوره مشخص لااقل یک هفته و اگر لازم شد که بیمار بستری شود، کمتر است. دورهی هپیومانیا که لااقل چهار روز باید طول بکشد، علایمی شبیه علایم دورهی مانیا دارد، منتها آنقدر شدید نیست که اختلالی در عملکرد شغلی یا اجتماعی ایجاد کند و هیچ ویژگی روانپریشانهای در آن دیده نمیشود.
مانیا و هیپومانیا هر دو دارای ویژگیهای زیر هستند: اعتماد به نفس بالا، کاهش نیاز به خواب، حواسپرتی، شدید بودن فعالیت جسمی و ذهنی، و انجام مفرط رفتارهای خوشایند.

تعریف اختلال دوقطبی I عبارت است از داشتن حداقل یک دورهی مانیا یا مختلط و گاهی دورههای افسردگی اساسی در سیر بالینی.
دورهی مختلط، دورهای به طول حداقل یک هفته است که در آن هر دو دورهی مانیا و افسردگی اساسی تقریباً هر روز پیدا میشود.
اختلال دوقطبی II یکی از انواع اختلالات دوقطبی
گونهای از اختلال دوقطبی که با دورههای افسردگی اساسی و هیپومانیا (و نه مانیا) مشخص میشود، اختلال دوقطبی II نام دارد. افسرهخویی و خلق ادواری از مدتی پیش دو اختلال خلقی دیگر یعنی اختلال دیستایمی (افسردهخویی) و اختلال سیکلوتایمی (خلق ادواری)- که بهطور کامل در بخش 2/ 8 تشریح شده است- نیز بهلحاظ بالینی بهرسمیت شناخته شده است. مشخصهی این دو اختلال بهترتیب وجود علایمی کمشدتتر از علایم دو اختلال افسردگی اساسی و دوقطبی I است.
مشخصه اختلال افسردهخویی لااقل دو سال خلق افسرده است که لااقل تطبیق با تشخیص اختلال افسردگی اساسی نباشد. مشخصه اختلال سیکلوتایمی نیز وجود لااقل دو سال علایم مکرر هیپومانیا و علایم افسردگی است که بهترتیب با تشخیص دورهی مانیا و دورهی افسردگی اساسی تطبیق نکند.
همهگیرشناسی میزان بروز و میزان شیوع اختلالات خلقی شایعاند. در جدیدترین مطالعات اختلال افسردگی اساسی در بین اختلالات روانپزشکی بالاترین شیوع طول عمر (حدود 17 د رصد) را داشته است. شیوع طول عمر انواع مختلف اختلالات افسردگی (طبق چند مطالعه بزرگ سطح جامعه) ارائه شده است.
شیوع طول عمر افسردگی اساسی 5 تا 17 درصد است. میزان بروز سالیانه اختلالات دوقطبی کمتر از 1 درصد است، اما برآورد دقیق آن دشوار است زیرا انواع خفیفتر اختلال دوقطبی معمولاً تشخیص داده نمیشود. جنس تقریباً در سراسر جهان و در همهی کشورها و فرهنگها دیده شده که شیوع اختلال افسردگی اساسی در زنان دوبرابر مردان است. طبق فرضیههای ارائهشده دلایل این تفاوت عبارت است از تفاوتهای هورمونی، اثرات زایمان، تفاوتهای فشارهای روانی- اجتماعی زنان و مردان و الگوهای رفتاری مربوط به درماندگی آموخته شده.
اختلال دوقطبی I برخلاف اختلال افسردگی اساسی، در مردان و زنان شیوع یکسانی دارد. دورههای مانیا در مردان شایعترند و دورههای افسردگی در زنان شیوع بیشتری دارند. وقتی دورههای مانیا در زنان رخ می دهند، احتمال اینکه بهصورت مختلط تظاهر کنند (مثلاً مانیا و افسردگی) بیش از مردان است. همچنین حالت تندچرخی که طبق تعریف عبارت است از بروز حداقل 4 دورهی مانیا در طول یک سال، در زنان شیوع بالاتری دارد. سن اختلال دوقطبی I عموماً در سنینی پایینتر از اختلال افسردگی اساسی شروع میشود.
سن شروع اختلال دوقطبی I و اختلال افسردگی اساسی
سن شروع اختلال دوقطبی I از کودکی (حتی پنج تا شش سالگی) تا پنجاه سالگی و حتی در مواردی نادری بالاتر و بهطور متوسط سی سالگی است. متوسط سن شروع اختلال افسردگی اساسی حدود چهل سالگی است و حدود پنجاه درصد از کل این افراد بیماریشان در سنین بیست تا پنجاه سالگی شروع میشود. اختلال افسردگی اساسی نیز ممکن است در کودکی یا پیری شروع شود. برخی دادههای جدید همهگیرشناختی حاکی از آن است که میزان بروز اختلال افسردگی اساسی ممکن است در میان افراد زیر بیست سال در حال افزایش باشد.
این مشاهده ممکن است به افزایش مصرف الکل و سوءمصرف سایر مواد در این گروه سنی ربطی داشته باشد. وضعیت تأهل اختلال افسردگی بیشتر در افرادی پیدا میشود که هیچ ارتباط بینفردی نزدیکی ندارند و یا طلاق گرفته یا متارکه کردهاند.
اختلال دوقطبی I در افراد طلاقگرفته یا مجرد شایعتر از افراد متأهل است، اما این تفاوت احتمالاً بهخاطر شروع این اختلال در سنین پایین و نیز پیدایش اختلافات زناشویی در نتیجهی این اختلال است که هردو مشخصه اختلال دوقطبیI است.
مسایل اجتماعی – اقتصادی و فرهنگی هیچ ارتباطی بین وضعیت اجتماعی- اقتصادی افراد و اختلال افسردگی اساسی پیدا نشده است؛ اما میزان بروز اختلال دوقطبی I در گروههای اجتماعی– اقتصادی بالاتر، بیشتر از متوسط بهنظر میرسد. اختلال دوقطبی I در افراد فاقد تحصیلات دانشگاهی شایعتر از فارغالتحصیلان دانشگاه است که شاید بهخاطر سن شروع نسبتاً پایین این اختلال باشد. افسردگی در نواحی روستایی شایعتر از نواحی شهری است.
تشخیص اختلال دوقطبی I
میزان شیوع اختلالات خلقی در میان نژادهای مختلف یکسان است. با این حال اغلب بالینگران در بیمارانی که در زمینه نژادی یا فرهنگی آنها با بالینگران متفاوت است، تمایل دارند بیشتر تشخیص اسکیزوفرنی را مطرح کنند تا تشخیص اختلالات خلقی. بیماریهای همراه خطر بروز یک یا چند اختلال دیگر در افراد دچار اختلالات خلقی عمده بیشتر است.
شایعترین اختلالات همراه عبارتند از:
سوءمصرف یا وابستگی به الکل
اختلال وحشتزدگی
اختلال وسواسی- جبری (OCD) و اختلال اضطراب اجتماعی.
از سوی دیگر در افراد دچار اختلالات مصرف مواد و اختلالات اضطرابی خطر بروز طول عمر یا همزمان اختلالات خلقی بالاتر از جمعیت عمومی است. هم در اختلال یکقطبی و هم در اختلال دوقطبی مردان بیشتر با اختلالات مصرف مواد و زنان بیشتر با اختلالات همزمان اضطراب و اختلالات خوردن مراجعه میکنند. بهطور کلی میزان ابتلای همزمان مصرف مواد و اختلالات اضطرابی در بیماران دوقطبی بیشتر از بیماران دچار افسردگی اساسی یکقطبی است.
در مطالعه همهگیرشناسی منطقه تحت پوشش (ECA)، سابقه طول عمر اختلالات مصرف مواد، اختلال وحشتزدگی (پانیک) و OCD در بیماران دچار اختلال دوقطبی I تقریباً دو برابر بیماران دچار افسردگی اساسی یکقطبی گزارش شد (میزان این سه اختلال در بیماران دچار اختلال دوقطبی I بهترتیب 61 درصد، 21 درصد و 21 درصد بود و این میزانها در بیماران دچار افسردگی اساسی بهترتیب 27 درصد، 10 درصد و 21 درصد گزارش گردید).
اختلالات همزمان مصرف مواد و اضطرابی در بیماران دچار اختلالات دوقطبی و افسردگی اساسی یکقطبی سبب بدتر شدن پیشآگهی و افزایش بارز خطر خودکشی میشود. سببشناسی عوامل زیستی در تعداد زیادی از مطالعات، ناهنجاریهای زیستی در بیماران دچار اختلالات خلقی گزارش شده است. تا همین اواخر عصب- رسانههای مونوآمینی (نوراپینفرین، دوپامین، سروتونین و هیستامین) کانون اصلی نظریات و پژوهشهای مربوط به سببشناسی این اختلالات بود. بهتدریج کانون توجه محققین از آشفتگیهای سیستمهای عصب – رسانهای واحد به مطالعه سیستمهای عصب- رفتاری، مدارهای عصبی و مکانیسمهای پیچیدهتر تنظیم عصبی تغییریافته است.
بنابراین امروزه سیستمهای مونوآمینرژیک وسیعتر در قالب سیستمهای تنظیمکننده عصبی (neuromodulary) نگریسته میشوند و آشفتگیهای آنها به همان اندازه که ممکن است مستقیماً در سببشناسی یا بیماریزایی نقش داشته باشند ممکن است یک پدیده ثانویه و عارضی باشند.
درمان
آمینهای زیستی نوراپینفرین و سروتونین هردو نوروترانسمیتر (عصب – رسانه) از نوع آمین زیستی هستند که بیشترین دخالت را در پاتوفیزیولوژی اختلالات خلقی دارند. نوراپی نفرین همبستگی دیده شده در مطالعات علوم پایه، میان تنظیم کاهشی گیرندههای – آدرنرژیک و پاسخ بالینی به داروهای ضدافسردگی ممکن است تنها دادهی محکم و قانعکنندهای باشد که بر نقش مستقیم دستگاه نورآدرنرژیک در افسردگی دلالت دارد.
شواهد دیگری هم وجود دارد که بر نقش گیرندههای پیشسیناپسی – آدرنرژیک در افسردگی دلالت دارد، چون فعالسازی این گیرندهها موجب کاهش مقدار نوراپینفرین آزادشده میگردد. گیرندههای پیشسیناپسی – آدرنرژیک روی نورونهای سروتونرژیک نیز واقع شدهاند و مقدار سروتونین آزاد شده را هم تنظیم میکنند. وجود ضد افسردگیهایی که خواص نورآدرنرژیک دارند و از نظر بالینی هم مؤثرند (مثل ونلافاکسین [effexor]) تأیید دیگری است بر نقش نوراپینفرین در پاتوفیزیولوژی دستکم برخی از علایم افسردگی.
سروتونین بهخاطر اثر خیرهکنندهای که مهارکنندههای اختصاصی بازجذب سروتونین [SSIها]- از قبیل فلوکستین [prozae]- در درمان افسردگی دارند، امروزه سروتونین را آن عصب- رسانهای از دستهی آمینهای زیستی میدانند که بیش از همه با افسردگی مرتبط است.
شناسایی زیرنوعهای متعدد گیرندهی سروتونین، هیجان جامعهی پژوهشگران را در یافتن درمانهایی هرچه اختصاصیتر برای افسردگی دامن زده است. غیر از این واقعیت که SSRIها و سایر ضدافسردگیهای سروتونرژیک در درمان افسردگی مؤثر واقع میشوند، دادههای دیگری نیز وجود دارد که دخالت سروتونین را در پاتوفیزیولوژی افسردگی نشان میدهند. تخلیه ذخایر سروتونین ممکن است باعث تسریع افسردگی گردد، و در برخی از بیماران دارای تکانههای خودکشی، غلظت متابولیتهای سروتونین در SCF و تراکم محلهای بازجذب سروتونین در سطح پلاکتها کاهش یافته است.
دوپامین گرچه نوزاپینفرین و سروتونین دو آمین زیستیای هستند که بیش از همه پاتوفیزیولوژی افسردگی مربوط دانسته شدهاند، اما نظریهای دال بر دخالت دوپامین هم وجود دارد. دادهها حاکی از آن است که فعالیت دوپامینی ممکن است در افسردگی، کاهش و در مانیا، افزایشیافته باشد کشف انواع فرعی جدیدگیرندههای دوپامین و فهم بیشتری که دربارهی تنظیم پیشسیناپسی و پسسیناپسی کارکرد دوپامین حاصل شده، پژوهشهای مربوط به ارتباط دوپامین یا اختلالات خلقی را غنای بیشتری بخشیده است. داروهای کاهندهی غلظت دوپامین از قبیل رزرپین (serpasil) و نیز بیماریهای کاهندهی غلظت دوپامین مثل بیماری پارکینسون با ایجاد علایم افسردگی ارتباط دارند.
درمقابل، داروهای افزایندهی غلظت دوپامین از قبیل تیروزین، آمفتامین، وبوپروپیون (wellbutrin)، علایم افسردگی را تخفیف میدهند. دو نظریهی جدید هم دربارهی ارتباط دوپامین با افسردگی وجود دارد: یکی اینکه در افسردگی ممکن است مسیر دوپامینیِ منزولیمبیک دچار کژکاری شده باشد، و دیگری اینکه ممکن است گیرندهی نوع 1 دوپامین در این بیماری کمکار شده باشد.
سایر آشفتگی عصب- رسانهها (نوروترانسمیتره) استیلکولین (Ach) در نورونهایی وجود دارد که در سرتاسر قشر مخ حضور دارند. نورونهای کولینرژیک روابط دوسویه یا متقابلی با تمامی سه سامانه مونوآمین دارند. در کالبدشکافی مغز برخی بیماران افسرده سطوح کولین (پیشساز Ach) غیرطبیعی بوده است که شاید این امر بازتاب نابهنجاریهایی در ترکیبات فسفولیبیدی سلولها باشد. داروهای آگونیست و آنتاگونیست کولینرژیک اثرات بالینی متفاوتی بر روی افسردگی و مانیا (شیدایی) دارند.
آگونیستها در افراد سالم سبب بیحالی، کمرمقی و کندی روانی حرکتی میشوند و میتوانند علایم افسردگی را تشدید کنند و علایم مانیا را تخفیف دهند. البته این اثرات عموماً به اندازهای نیستند که کاربرد بالینی پیدا کنند و عوارض جانبی این داروها مشکلآفرین است.
در مدل حیوانی افسردگی، نسلی از موشها که حساسیت بیش از حد و کمتر از حد طبیعی به آگونیستهای کولینرژیک دارند نسبت به بروز درماندگی آموخته شده (ادامه مطلب را ببینید) بهترتیب استعداد یا مقاومت بیشتری از خود نشان دادهاند.
آگونیستهای کولینرژیک میتوانند در فعالیت هیپوتالاموس-هیپوفیز- فوق کلیه (HPA) و خواب موشها تغییراتی شبیه افسردگی شدید ایجاد کنند. برخی بیماران دچار اختلالات خلقی که در حال فروکش هستند و نیز بستگان درجهی اول سالم آنها ویژگی صفتی ازدیاد حساسیت به آگونیستهای کولینرژیک دارند. اسیدگاما آمینوبوتیریک (GABA) بر روی مسیرهای مونوآمینی صعودی، بخصوص دستگاههای مزوکورتیکال و مزولیمبیک اثر مهاری دارد. در افسردگی، کاهش گابا در پلاسما، CSF و مغز مشاهده شده است.
همچنین مطالعات حیوانی نشان داده است که استرس مزمن میتواند سبب کاهش و نهایتاً تخلیه گابا شود. از سوی دیگر ضدافسردگیها سبب تنظیم افزایشی گیرندههای گابا میشوند و برخی داروهای گاباارژیک اثرات ضدافسردگی ضعیفی دارند. اسیدآمینههای گلوتامات و گلیسین، عصب- رسانههای عصبتحریکی و مهاری CNS هستند. گلیسین و گلوتامات به مکانهای مرتبط با گیرنده N- متیل- D- آسپارتات (MMDA) متصل میشوند و تحریک مفرط گلوتاماترژیک میتواند سمیت عصبی ایجاد کند.
نکتهی مهم اینکه هیپوکامپ غلظت گیرندههای NMDA در حد بالایی است. بنابراین ممکن است گلوتامات با همکاری هیپرکورتیزولمی، واسطهی اثرات زیانبار عصبی- شناختی در افسردگی شدید راجعه باشد. شواهد اخیر حاکی است که آنتاگونیستهای گیرنده NMDA اثرات ضدافسردگی دارد. پیکهای ثانویه و آبشارهای داخل سلولی اتصال عصب- رسانه (نوروترانسمیتر) و یک گیرنده پسسیناپسی، آبشاری از فرآیندهای متصل به غشا و داخل سلولی را آغاز میکند که توسط سیستمهای پیک ثانویه به انجام میرسد. گیرندههای موجود بر روی غشای سلولی از طریق پروتئینهای G (پروتئینهای متصلشونده به نوکلئوتید گوانین) با محیط داخل سلولی مرتبط میشوند.
پروتئینهای G به نوبه خود با آنزیمهای داخل سلولی مختلف (مانند آدنیلات سیکلاز، فسفولیپاز C و فسفودیاستراز) متصل میشوند؛ این آنزیمها مصرف انرژی و تشکیل پیکهای ثانویهای نظیر نوکلئوتید حلقوی (مانند آدنوزین مونوفسفات حلقوی[cAMP] و گوانوزین مونوفسفات حلقوی [cAMP]) و نیز فسفاتیدیل اینوزیتول (مانند اینوزیتل تریفسفات و دیاسیل گلیسرول، کلسیم- کالمودولین را تنظیم میکنند. پیکهای ثانویه، کارکرد کانالهای یونی مجاری نورونها را تنظیم میکنند. شواهد فزایندهای نیز حاکی است که داروهای تثبیتکننده خلق بر روی پروتئینهای G و سایر پیکهای ثانویه اثر میکنند. تغییرات تنظیم هورمونی استرس شدید زودرس میتواند تغییرات پایدار در پاسخهای رفتاری و نوروآندوکرین ایجاد کند.
مطالعات حیوانی حاکی است که حتی دورههای گذرای محرومیت کودک از مادر میتواند سبب تغییر پاسخهای بعدی وی نسبت به استرس شود. بهدنبال استرس مزمن، فعالیت ژن رمزگردانی نوروکینین، عامل رشد نوروتروفیک مشتق از مغز (BDNF) و نیز فرآیند عصبزایی کاهش مییابد. بنابراین استرس طول کشیده میتواند تغییراتی در وضعیت کارکردی نورونها ایجاد کرده و نهایتاً سبب مرگ سلولی شود. مطالعات اخیر در انسانهای افسرده نشان میدهد سابقهی ضربه (روحی) در اوایل زندگی با افزایش فعالیت محور هیپوتالاموس- هیپوفیز- آدرنال (HPA) و تغییرات ساختمانی (آتروفی یا کاهش حجم) قشر مخ همراه است. افزایش فعالیت HPA شاهعلامت پاسخ استرس در پستانداران بوده و یکی از روشنترین شواهدی است که ارتباط بین افسردگی و بیولوژی استرس مزمن را نشان میدهد.
هیپوکورتیزولمی در افسردگی بیانگر یک یا چند موارد از آشفتگیهای مرکزی زیر است: کاهش تونسروتونین مهاری، افزایش فعالیت نوراپینفرین (NE)، استیلکولین یا هورمون آزادکننده کورتیکوتروپین (CRH) یا کاهش مهار پسخوراندی از هیپوکامپ. شواهد افزایش فعالیت HPA در 20 تا 40 درصد بیماران افسرده سرپایی و 40 تا 60 درصد بیماران افسرده بستری یافته شده است. افزایش فعالیت HPA در افسردگی، از طریق استخراج کورتیزول آزاد ادرار (UFC)، جمعآوری 24 ساعته نمونه وریدی (یا طی دوره های کوتاهتر) برای سنجش سطوح کورتیزول پلاسما، سطوح کورتیزول بزاق و آزمونهای یکپارچگی پسخوراند مهاری، به اثبات رسیده است. برای آزمایش آشفتگی پسخوراند مهاری از تجویز دگزامتازون (Decardron) به میزان 5/0 تا 2 میلیگرم استفاده میشود. دگزامتازون یک گلوکوکورتیکوئید پرقدرت صناعی است که به صورت طبیعی فعالیت محور HPA را بهمدت 24 ساعت سرکوب میکند. بهدنبال تجویز دگزامتازون شبانه عدم سرکوب کورتیزول در ساعت 8 صبح بعد و یا از بین رفتن سرکوب در ساعت 4 یا 11 بعدازظهر نشانگر اختلال در مهار پسخورانید است.
ترشح بیش از حد کورتیزول و عدم سرکوب دگزامتازون همبستگی ناقص با همدیگر دارند (حدود 60 درصد همگامی) اخیراً برای افزایش حساسیت این آزمون، بهدنبال سرکوب دگزامتازون از آنفوزین یک دوز آزمایش CRH (هورمون آزادکنندهی کورتیکوتروپینن) استفاده میشود. این آزمونهای مهار پسخوراندی بهعنوان آزمون تشخیصی بهکار نمیروند زیرا بیشفعالی قشر فوق کلیه (البته با شیوع کمتر) در مانیا، اسکیزوفرنی، دمانس و سایر اختلالات روانپریشی نیز دیده میشود. فعالیت محور تیروئید حدود 5 تا 10 درصد افرادی که برای افسردگی ارزیابی میشوند قبلاً کژکاری شناسایی نشده تیروئید داشتهاند (این حالت از طریق بالا بودن سطح پایه TSH یا افزایش پاسخ TSH به آنفوزیون 500 میلیگرم TRH تشخیص داده میشود). این ناهنجاریها اغلب با بالا بودن سطح پادتن ضدتیروئید همراهند و درصورتی که با درمان جایگزینی هورمون اصلاح نشوند میتوانند پاسخ به درمان ضدافسردگی را تضعیف کنند. در گروه بزرگتری از بیماران افسرده (20 تا 30 درصد) پاسخ TSH به TRH کاهش یافته است. اهمیت عمده درمانی این حالت، افزایش خطر عود علیرغم درمان ضدافسردگی پیشگیرانه است. برخلاف آزمون فرونشانی دگزامتازن (DST)، پاسخ کند TSH به TRH معمولاً با درمان مؤثر طبیعی نمیشود.
هورمون رشد هورمون رشد (GH)از بخش قدامی غده هیپوفیز و پس از تحریک توسط NE و دوپامین (DA) ترشح میشود. ترشح هورمون رشد توسط سوماتواستاتین (یک نوروپپتید هیپوتالاموس) و CRH مهار میشود. گزارش شده است که سطح سوماتواستاتین CSF در افسردگی کاهش و در مانیا افزایش مییابد. پرولاکتین پرولاکتین بر اثر تحریک سروتونین از غده هیپوفیز آزاد میشود و ترشح آن توسط دوپامین مهار میشود.
در اکثر مطالعات، ناهنجاری عمدهای در ترشح پایه یا شبانهروزی پرولاکتین در افسردگی یافت نشده است، هر چند پاسخ کند پرولاکتین به آگونیستهای مختلف سروتونین گزارش شده است. این پاسخ در زنان قبل از سنین یائسگی شایع نیست که این امر نشان میدهد استروژن در این زمینه یک اثر تعدیلکننده دارد.
تغییرات نوروفیزیولوژی خواب افسردگی با از بین رفتن خواب عمیق (موج آهسته) و افزایش انگیخته شبانه همراه است.

انواع آشفتگی خواب در اختلالات دوقطبی
حالت اخیر بهصورت چهار نوع آشفتگی خواب بروز میکند:
(1) افزایش بیداری شبانه
(2) کاهش حجم کلی خواب
(3) افزایش خواب REM(حرکات سریع چشم)
(4) افزایش دمای مرکزی بدن.
تلفیق افزایش سائق REM و کاهش خواب موج آهسته، منجر به کاهش قابل ملاحظه نخستین دوره خواب غیر (NREM)REM میشود که این پدیده را کاهش تأخیر REM مینامند. کاهش تأخیر REM مینامند. کاهش تأخیر REM و نقائص موج آهسته معمولاً پس از بهبودی دوره افسردگی باقی میمانند. کاهش ترشح GH پس از شروع خواب با کاهش خواب موج عمیق مرتبط است و نشاندهنده یک رفتار صفتمانند (trait) یا مستقل از ویژگی حالتی (state) است. تلفیق کاهش نهفتگی REM، افزایش تراکم REM و کاهش پایداری خواب تقریباً در 40 درصد بیماران افسرده سرپایی و 80 درصد بیماران افسرده بستری دیده میشود. یافتههای منفی کاذب در بیماران جوانتر و پرخواب دیده میشود؛ در این بیماران ممکن است واقعاً خواب موج آهسته در طی دورههای افسردگی افزایش یابد.
تقریباً در 10 درصد افراد سالم نیمرخ سالم نیمرخ خواب نابهنجار است و مانند آزمون فرونشانی دگزامتازون، موارد مثبت کاذب در سایر اختلالات روانپزشکی دیده میشود و این موارد چندان هم ناشایع نیست. بیمارانی که ناهنجاریهای مشخص خواب دارند کمتر به رواندرمانی پاسخ میدهند و خطر عود مجدد یا بازگشت بیماری در آنها بالا است و این بیماران بیشتر از دارودرمانی سود میبرند.
اختلال ایمنی اختلالات افسردگی یا ناهنجاریهای ایمنی متعددی از جمله کاهش تکثیر لنفوسیتها در پاسخ به میتوژنها و سایر انواع اختلال ایمنی سلولی همراهند. این لنفوسیتها تنظیمکنندههای عصبی مانند عامل آزادکننده کورتیکوتروپی (CRF) و سیتوکینها (پپتیدهایی بهنام اینرلوکین) تولید میکنند. بهنظر میرسد بین شدت بالینی افسردگی، هیپرکورتیزولمی و اختلال عملکرد ایمنی ارتباطی وجود دارد و سیتوکینِ اینترلوکین -1 ممکن است سبب فعالیت ژن تولید گلوکوکورتیکوئید شود.
تصویربرداری کارکردی و ساختمانی مغز اسکنهای توموگرافی محوری کامپیوتری (CAT) و تصویربرداری با طنین مغناطیسی (MRI) روشهایی حساس و غیر تهاجمی برای ارزیابی بافت زنده مغز، از جمله مسیرهای قشری و تحت قشری و نیز ضایعات ماده سفید هستند. یافتهای که بیش از همه تکرار شده است افزایش بسامد تراکمهای بالا (Hyperintensities) در نواحی تحت قشری نظیر نواحی اطراف بطنها، عقدههای قاعدهای و تالاموس است.
این افزایش تراکمها در اختلال دوقطبی I و درمیان سالمندان شایعترند و بهنظر میرسد بازتاب اثرات نورودوژنراتیو دورههای خلقی عودکننده هستند. در برخی مطالعات بزرگی بطنها، آتروفی قشری و گشاد شدن شیارها نیز گزارش شده است. در برخی بیماران افسرده حجم هسته دمدار یا هیپوکامپ و یا هردوی آنها کاهش مییابد که حاکی از نقائص کانونیتر در دستگاههای عصبی- رفتاری مرتبط است. نواحی منتشر و کانونی آتروفی با افزایش شدت بیماری، دوقطبی بودن بیماری و افزایش سطح کورتیزول همراه بوده است.
یافتهای که بیش از همه در توموگرافی نشر پوزیترون (PET) بیماران افسرده تکرار شده است کاهش متابولیسم قدام مغز است که عموماً در سمت چپ بارزتر است. از منظری دیگر ممکن است افسردگی با افزایش نسبی فعالیت نیمکره غالب همراه باشد. علاوه بر این پس از گذار از افسردگی به هیپومانیا هیپوفرنتالیتی وارونه میشود بهطوری که در افسردگی متابولیسم نیمکره چپ و در مانیا متابولیسم نیمکره راست بیشتر کاهش مییابد. در سایر مطالعات کاهش اختصاصیتر جریان خون با متابولیسم مغز یا هردوی آنها در راههای اعصاب دوپامینرژیک دستگاههای مزوکورتیکال و مزولیمبیک بیماران افسرده گزارش شده است.
شواهد نشان میدهد داروهای ضد افسردگی دستکم تا حدودی سبب طبیعی شدن این تغییرات میشوند. علاوه بر کاهش کلی متابولیسم قدام مخ، افزایش متابولیسم گلوکز در چندین ناحیه لیمبیک بخصوص در بیماران دچار افسردگی نسبتاً شدید عودکننده و بیمارانی که سابقه خانوادگی اختلال خلقی دارند دیده شده است. در خلال دورههای افسردگی، افزایش متابولیسم گلوکز با نشخوارهای فکری مزاحم همبستگی دارد.
ملاحظات کالبدشناسی عصبی (نوروآناتومی) هم علایم اختلالات خلقی و هم یافتههای تحقیقات زیستی مؤید فرضیهای هستند که اختلالات خلقی را ناشی از آسیب مغز میداند. علوم اعصاب مدرن در زمینه خلق بر اهمیت چهار ناحیه مغز در تنظیم هیجانات طبیعی تأکید دارد:
معرفی 4 ناحیه مغز در تنظیم هیجانات طبیعی
1- قشر جلوی پیشانی (PFC)
2- سینگولای قدامی
3- هیپوکامپ
4- آمیگدال.
PFC ناحیهای است که بازنمودهای اهداف و پاسخهای مناسب برای دستیابی به این اهداف را نگهداری میکند. این فعالیتها بخصوص وقتی اهمیت مییابند که پاسخ رفتاریِ متناقض و متعددی امکانپذیر باشد و یا لازم باشد انگیختگی عاطفی نادیده گرفته شود. شواهد حاکی است که PFC نیمکره راست و چپ در اعمال متفاوتی دخالت دارند. برای مثال فعال شدن PFC چپ در رفتارهای تکراری یا هدفمند دیده میشود در حالیکه نواحی PFC راست در رفتارهای اجتنابی و مهار تعقیب فعالیتهای لذتبخش دخالت دارد.
بهنظر میرسد نواحی فرعی PFC بازنمود رفتارهای مرتبط با پاداش و تنبیه را لوکالیزه میکنند. تصور میشود قشر سینگولای قدامی (ACC) بهعنوان نقطه ادغام دروندادهای توجهی و هیجانی عمل میکند. دوزیربخش ACC شناسایی شده است: بخش عاطفی در نواحی سری و شکمیِ ACC و بخش شناختی در نواحی پشتیِ ACC. بخش اول پیوندهای گستردهای با سایر نواحی لیمبیک دارد و بخش دوم بیشتر با PFC و سایر نواحی قشری ارتباط دارد.
برخی معتقدند که فعالسازی ACC کنترل انگیختگی هیجانی را تسهیل میکند بخصوص زمانی که دستیابی به هدف با مانع روبهرو شده یا وقتی فرد با هدفهای جدیدی روبهرو شده است. هیپوکامپ واضحاً در انواع مختلف یادگیری و حافظه از جمله شرطیسازی ترس و نیز تنظیم مهاری فعالیت محور HPA دخالت دارد. بهنظر میرسد یادگیری هیجانی یا بافتاری (Contextual) مستلزم پیوند مستقیم بین هیپوکامپ و آمیگدال است.
آمیگدال ایستگاه بسیار مهمی برای پردازش محرکهای جدید دارای اهمیت هیجانی و هماهنگسازی یا سازماندهی پاسخهای قشری است. آمیگدال درست بالای هیپکامپ دو طرف واقع شده است و از دیرباز آن را قلب دستگاه لیمبیک میدانستهاند. هرچند پژوهشهای اخیر بر نقش آمیگدال در پاسخدهی به محرکهای ترسناک یا دردناک متمرکز شده است، اما احتمالاً ابهام یا تازگی محرک (و نفس ماهیت آزارنده آن) است که سبب فعال شدن آمیگدال میشود. عوامل ژنتیک مطالعات متعدد خانوادگی، فرزندخواندهها و دوقلوها از مدتها پیش ارثی بودن اختلالات خلقی را اثبات کردهاند. اما اخیراً کانون عمده مطالعات ژنتیک، شناسایی ژنهای استعداد ابتلا توسط روشهای ژنتیک مولکولی بوده است.
مطالعه خانوادهها مطالعات خانوادهها به این پرسش میپردازند که آیا اختلال موردنظر جنبه خانوادگی دارد یا خیر؟ و یا بهطور اختصاصیتر:«آیا میزان بیماری موردنظر در اعضای خانواده فرد مبتلا بیش از جمعیت عمومی است؟»
دادههای خانوادهها حاکی است اگر یکی از والدین مبتلا به اختلال خلقی باشد خطر ابتلای فرزند وی به اختلال خلقی 10 تا 25 درصد است. اگر هر دو والد مبتلا باشند این خطر دوبرابر میشود. هرچه تعداد افراد مبتلای خانواده بیشتر باشد خطر ابتلای فرزندان بیشتر میشود. اگر اعضای مبتلا بستگان درجه اول فرد باشند خطر ابتلا بیشتر از زمانی است که بستگان دورتر مبتلا هستند. بهطر کلی سابقه خانوادگی اختلال دوقطبی خطر ابتلای به اختلالات خلقی را بیشتر افزایش میدهد (بخصوص خطر ابتلا به اختلال دوقطبی).
اختلال یکقطبی نوعاً شایعترین شکل اختلال خلقی در خانواده افراد مبتلا به اختلالات دوقطبی است. این همپوشانی خانوادگی نشان میدهد این دو نوع اختلال خلقی زمینهای ژنتیکی نسبتاً مشترکی دارند. وجود بیماری شدیدتر در خانواده، خطر ابتلای سایر اعضای خانواده را بیشتر افزایش میدهد.
بررسی فرزندخواندهها مطالعه فرزندخواندهها رویکرد دیگری برای تفکیک عوامل طبیعی و ژنتیک در انتقال خانوادگی است. فقط تعداد محدودی از این مطالعات گزارش شده است و نتایج آنها مختلط بوده است. در یک مطالعه بزرگ گزارش شد میزان اختلال دوقطبی و اختلال یک قطبی در بستگان تنیپژوهیدنیهای دوقطبی بهترتیب 3 و 2 برابر سایر افراد است. به همین ترتیب یک مطالعه مربوط به دانمارک نشان داد میزان خودکشی موفق در بستگان تنی پژوهیدنیهای دچار بیماری خلقی شش برابر و میزان ابتلا به اختلال یکقطبی 3 برابر افزایش مییابد، اما نتایج سایر مطالعات قطعیتی کمتری دارد و این مطالعات تفاوتی در میزان ابتلا به اختلالات خلقی مشاهده نشده است.
مطالعه دوقلوها مطالعات دوقلوها قدرتمندترین رویکرد برای تفکیک عوامل ژنتیک از عوامل محیطی یا تفکیک «طبیعت در مقابل تربیت» هستند. دادههای دوقلوها به نحو قانعکنندهای نشان میدهند که زنها فقط 50 تا 70 درصد سببشناسی اختلالات خلقی را توضیح میدهند. احتمالاً عوامل محیطی یا سایر عوامل غیر ارثی مسئول 30 تا 50 درصد بقیه هستند. بنابراین استعداد یا زمینه ابتلا به بیماری به ارث میرسد. اگر هردو اختلالات دوقطبی و یکقطبی را با همدیگر درنظر بگیریم در این مطالعات میزان همگامی اختلال خلقی در دوقلوهای یکتخمکی (MZ) 70 تا 90 درصد گزارش شده که این میزان در دوقلوهای دوتخمکی همجنس (DZ ) 16 تا 35 درصد بوده است. اینها قاطعترین دادههای موجود درمورد نقش عوامل ژنتیکی در بروز اختلالات خلقی هستند. مطالعات پیوستگی (Linkage) شاخصهای DNA قطعاتی از DNA یا مکانهای کروموزومی شناخته شده هستند که در افراد مختلف به شدت متغیرند. از این شاخصها برای ردیابی تجمع نواحی کروموزومی اختصاصی درون خانوادههای دچار یک اختلال بخصوص استفاده میشود. وقتی شاخصی در خانوادهها با بروز بیماری خاصی مرتبط باشد، گفته میشود بیماری مزبور پیوستگی ژنتیکی دارد.
کروموزومهای 18q و 22q دو ناحیهای هستند که قویترین شواهد برای پیوستگی ژنتیکی با اختلال دوقطبی درموردشان وجود دارد. در چندین مطالعه پیوستگی شواهدی دال بر دخالت ژنهای خاصی در زیرگونههای بالینی ارائه شده است. برای مثال شواهد پیوستگی درمورد 18q عمدتاً از جفتهای همشیر دوقطبی II- دوقطبی II و خانوادههایی گرفته شده که در آنها افراد مبتلا علایم وحشتزدگی (پانیک) داشتهاند. مطالعات نقشهبرداری ژن افسردگی یکقطبی شواهد قدرتمندی درمورد پیوستگی مکان CREBI (پروتئینن متصل شونده به عنصر پاسخ cAMP) بر روی کروموزوم بهدست آمده است. 18 ناحیه ژنومیک دیگر دارای پیوستگی شناسایی شدهاند که برخی از آنها با ناحیه CREBI ارتباط دارند.
تاثیر استرس بر عملکرد مغز و بروز اختلالات دوقطبی
در مطالعهای دیگر شواهدی از تعامل ژن- محیط در بروز افسردگی اساسی گزارش شده است. این مطالعه نشان داد در افرادی که دچار حوادث ناگوار زندگی شدهاند مجموعاً خطر افسردگی بیشتر از سایر افراد است. البته در بین این افراد، کسانی که واجد واریانتی از ژن ناقل سروتونین بودند بیشتر در معرض خطر ابتلا قرار داشتند. این یکی از نخستین گزارشهای مربوط به تعامل زن- محیط در اختلالات روانپزشکی محسوب میشود. عوامل روانی- اجتماعی وقایع زندگی و استرس محیط مشاهدهای بالینی که مدتهاست تکرار شده، این است که وقایع پراسترس زندگی پیش از نخستین دورههای اختلالات خلقی بیشتر از دورههای بعدیشان وجود دارد. این ارتباط، هم در بیماران دچار اختلال افسردگی اساسی گزارش شده است و هم در اختلال دوقطبی I .
نظریهای که برای توضیح این مشاهده ارائه شده، این است که استرسی که به دورهی اول میانجامد، تغییراتی دیرپا در وضعیت زیستی مغز ایجاد میکند. این تغییرات دیرپا نیز ممکن است موجب تغییراتی در حالات کارکردی انواع و اقسام دستگاههای پیامدهندهی نوروترانسمیتری (عصب- رسانهای) و داخل نورونی گردد که شامل از بین رفتن نورونها و کاهش مفرط تماسهای سیناپسی هم میشود. نتیجهی نهایی این تغییرات این است که فرد را در معرض خطر بیشتری برای ابتلا به دورههای بعدی آن اختلال خلقی حتی در غیاب استرس خارجی قرار میدهد.
برخی از بالینگران معتقدند که وقایع زندگی نقش اصلی یا درجه اول را در افسردگی ایفا میکند؛ اما برخی دیگر اینطور مطرح میکنند که وقایع زندگی نقش محدودی در افسردگی دارد، آنهم فقط از این نظر که چه موقع شروع شود و هر دوره در چه زمانی روی دهد. قانعکنندهترین دادهها حاکی از آن است که مرتبطترین واقعه با پیدایش بعدی افسردگی، از دست دادن یکی از والدین پیش از 11 سالگی است. از استرسهای محیطی نیز آنکه بیشترین رابطه را با شروع دورهی افسردگی دارد، از دست دادن همسر است.
عامل خطرساز دیگر بیکاری است- افرادی که فاقد شغل هستند سه برابر بیشتر از کسانی که کار میکنند احتمال دارد علایم یک دورهی افسردگی اساسی را گزارش کنند. احساس گناه نیز ممکن است نقش داشته باشد.
مثال
خانم (س) زن 23 سالهای بود که وقتی در دانشکده تحصیلات تکمیلی پذیرفته شد بهطور حاد افسرده شد. او در طول 4 سال گذشته برای این پذیرش با جدیت تلاش کرده بود. خانم (س) میگفت وقتی این خبر خوب را شنید برای حدود 20 دقیقه خوشحال شد اما بعد بهسرعت به حالت ناامیدی بر گشت و در این حالت مکرراً درمورد بیمعنایی آرزوهایش فکر میکرد، پیوسته میگریست و بهطور فیزیکی جلوی خود را میگرفت تا دوز کشندهای انسولین هماتاقیاش را مصرف نکند.
درطول درمان، خانم (س) روی برادرش متمرکز بود که در تمام طول زندگیش به او توهین میکرد و در مورد این صحبت کرد که او هیچ کاری را درست انجام نمیدهد. بیمار متوجه شد بهشدت نگران برادرش است. او خاطرنشان کرد که معمولاً عادت نداشت موفقتر از او باشد. در ارتباط با افسردگیاش مشخص شد که برادر خانم (س) بیماری کودکان شدید، تهدیدکننده حیات و بدشکلکنندهای داشته و خانواده مجبور بودند در تمام دوران کودکی آنها توجه و زمان بیشتری را صرف او کنند.
خانم (س) به شیوهی اهانتآمیز او در اقبلا خودش «عادت کرده بود». درواقع اینطور بهنظر میرسید که او به سوءرفتار برادرش نیاز داشت تا ابر اثر احساس گناه باز ماند. کودک سالم طبیعی از پا درنیامد.
بیمار میگفت: او ممکن بود به من اهانت کند اما من به او احترام میگذارم. او را میپرستم. هر توجهی که به من بکند مثل دارو عمل میکند. پذیرش خانم (س) در دورهی تحصیلات تکمیلی تصویر دفاعی و اساساً جبرانی او را بهعنوانا فردی کمتر موفق یا آسیبدیده در قبال برادرش به چالش کشید و به این ترتیب او را با احساس گناه از پا درآورد. وقتی بیمار درطول رواندرمانی روانپریشی همذاتپنداری خود با برادرش و تخیل جایگزینی با ادراک کرد، افسردگیش فروکش کرد. عوامل شخصیتی هیچ نوع شخصیت یا صفت شخصیتی واحدی نیست که فردی را منحصراً به افسردگی مستعد سازد.
هر کسی با هر الگوی شخصیتی ممکن است در مواقع مقتضی افسرده شود، چنانکه میشود؛ اما در مقایسه با شخصیتهایی از نوع ضداجتماعی، پارانوئید، و انواع دیگری که فرافکنی و سایر مکانیسمهایی دفاعی بُرونسازانه (externalizing) را برای محافظت از خود دربرابر خشم درونی بهکار میبرند، افراد مبتلا به برخی اختلالات شخصیت (وسواسی- جبری، نمایشی، و مرزی) ممکن است در معرض خطر بیشتری برای ابتلا به افسردگی باشند.
هیچ مدرکی دال بر اینکه یکی از اختلالات شخصیت با پیدایش بعدی اختلال دوقطبی I همراهی داشته باشد، در دست نیست. اما اختلال دیستایمی (افسردهخویی) و اختلال سیکلوتایمی (خلق دواری) با پیدایش بعدی اختلال افسردگی اساسی یا اختلال دوقطبی I ارتباط دارند.
وقایع پراسترسی اخیر قویترین پیشبینیکننده برای شروع دورهی افسردگی است. از دیدگاه سایکودینامیک (روانپویشی) بالینگر همواره مترصد معنای عامل فشار (استرس) است. در پژوهشها دیده شده است عوامل استرسزایی که از نظر بیمار بر اعتمادبهنفس او اثری منفی دارند، بیشتر ممکن است ایجاد افسردگی کنند. بهعلاوه اتفاقی که شاید از نظر دیگران عامل استرسزای نسبتاً خفیفی تلقی شود، بهدلیل معانیِ منحصربهفردی که بیمار به آن میدهد، ممکن است اثرات ویرانگری بر روی وی داشته باشد.
عوامل سایکودینامیک (روانپویشی) در افسردگی درک سایکودینامیک افسردگی، که توسط زیگموند فروید تبیین شد و کارل آبراهام را گسترش داد، دیدگاه کلاسیک مربوط به افسردگی را تشکیل میدهد.
این نظریه چهار رکن کلیدی با دربر میگیرد:
(1) آشفتگی ارتباط نوزاد- مادر در خلال مرحلهی دهانی (10 تا 18 ماه ابتدای زندگی) زمینهساز آسیبپذیری بعدی به افسردگی است
(2) افسردگی را میتوان با فقدان ابژه حقیقی یا خیالی مرتبط دانست
(3) درونیسازی ابژههای از دست رفته، مکانیسمی دفاعی است که برای مقابله با رنج و ناراحتی همراه با فقدان ابژه بهکار میرود
(4) از آنجا که ابژه از دست رفته با دیدی آمیخته از عشق و نفرت نگریسته میشود، احساسات خشم متوجه خود و معطوف به داخل میگردند.
مثال
خانم E دانشجوی 21 سالهی کالج بود و از اوایل نوجوانی دچار افسردگی اساسی و اختلال وحشتزدگی بود. او میگفت از خودش متنفر است، پیوسته گریه میکند و احساس ناامیدی عمیقی دارد که بخشی از آن بهدلیل مزمن بودن بیماریش است. حتی در هنگام مراجعهی او به حساسیتش نسبت به روحیه ی مادرش اشاره کرد. او گفت: «مادرم همیشه افسرده است و این باعث بدبختی من شده است. من نمیدانم چهکار باید بکنم. من همیشه از او چیزی میخواهم، حتی نمیدانم چه چیزی، اما هرگز این چیز را دریافت نکردم.
او همیشه چیزهای غلطی میگوید، درمورد این صحبت میکند که من چقدر آشفتهام و باعث میشود حس بدی در مورد خودم پیدا کنم. خانم E در یک جلسه بهطور تأثیرگذاری کودکیش را توصیف کرد: «من وقت زیادی را با مادرم میگذراندم، اما او همیشه خسته بود. هیچوقت نمیخواست با من کاری انجام دهد یا بازی کند. یادم میآید با پتو روی میز قهوهخوری خانهای درست کرده بودم و در آنجا او را دزدکی دید میزدم. او همیشه افسرده و منفی بود، شبیه سینک آشپزخانه که همهچیز را تهی و غمگین میکند. هیچوقت نتوانستم او را وادارم کای بکند.»
این بیمار وقتی در رواندرمانی شروع به صحبت درمورد افسردگی مادرش احساس گناه عمیقی را تجربه کرد. او با هقهق میگفت: «احساس خیلی بدی دارم. مثل اینکه چیزهای بدی درمورد او گفتم. احساس میکنم به او وفادار نبودهام». وقتی او طی روانپویشی نسبت احساس غضب و سرخوردگیاش از مادر آگاهی بیشتری پیدا کرد و توانست این احساسات را تحمل کند افسردگیش بهبود یافت.
«ملانی کلاین» افسردگی را متضمن ابراز پرخاشگری به محبوب میدانست و از این نظر بسیار شبیه فروید بود. از نظر ادوارد بیبرینگ پدیده افسردگی زمانی شکل می گیرد که فرد از فاصله آرمانهای بسیار کمالطلبانه خود و ناتوانیاش در رسیدن به این اهداف آگاه میشو.د. «ادیت یاکوبسن» حالت افسردگی را شبیه وضعیت کودک ناتوان و درماندهای میدانست که قربانی والدی شکنجهگر شده است. «سیلوانو آریتی» دیده بود که بسیاری از افراد افسرده، نه برای دل خود، که برای دیگران زندگی میکنند.
او به این شخصی که فرد افسرده برای او زندگی میکند، دیگریِ غالب اطلاق میکرد که میتواند یک اصل، آرمان، مؤسسه، یا فرد باشد. افسردگی زمانی رخ میدهد که بیمار درمییابد فرد یا آرمانی که او برایش زندگی کرده، هرگز چنان نبوده است که انتظارات او را بتواند برآورد. مفهومپردازی هاینتس کوهوت دربارهی افسردگی از نظریهی روانشناسی خود او ریشه میگیرد و بر این فرض مبتنی است که خود (self) برای رشد، نیازهای معینی دارد که والدین باید برآورند تا احساس مثبت اعتمادبهنفس و انسجام در کودک شکل بگیرد.
وقتی که دیگران این نیازها را برآورده نمیکنند، اعتماد به نفس به میزان زیادی از دست میرود و این بهصورت افسردگی تظاهر مییابد. «جان بولبی» معتقد بود که آسیب دیدن دلبستگیهای اولیه و جدایی توأم با آسیب در دوران کودکی، زمینه ایجاد افسردگی را فراهم میکند. گفته میشود که فقدان های دوران بزرگسالی موجب تجدید خاطره فقدان آسیبزای کودکی میکردند و به این ترتیب بروز دورههای افسردگی در بزرگسالان را تسریع میکنند. عوامل روانپویشی در مانیا اکثر نظریههای مربوط به مانیا (شیدایی)، دورههای شیدایی را نوعی دفاع دربرابر افسردگی زمینهای میدانند.
بهعنوان مثال، کارل آبراهام معتقد بود که دورههای مانیا بازتاب ناتوانی در تحمل کردن مصیبتی است که در طول دوران رشد به وجود آمده است (مثل از دست دادن یکی از والدین). حالت مانیا (شیدایی) همچنین میتواند ناشی از وجود سوپرایگوی مستبدی باشد که فرد را در حد غیرقابل تحملی مورد انتقاد و عیبجویی قرار میدهد و سپس با حالت سرخوشی توأم با خودپسندی و رضایت از خود جایگزین میگردد.
«برترام لوین» معتقد بود که ایگوی بیماران مبتلا به مانیا تحتتأثیر تکانههای لذتبخشی مثل تکانههای جنسی، و یا در اثر تکانههای ترسناکی چون پرخاشگری، از پا درآمده و ناتوان شده است. کلاین نیز مانیا را واکنشی دفاعی نسبت به افسردگی میدانست که در آن از دفاعهای مانیایی نظیر همهتوانی استفاده میشود و درنتیجه فرد هذیانهای خودبزرگبینی پیدا میکند.
مثال
خانم (ج) زن خانهدار 42 ساله و مادر یک پسر 4 ساله بود. وقتی پسرش مبتلا به لوسمی لنفوسیتیک تشخیص داده شد، دچار علایم هیپومانیا و سپس علایم مانیای واضح بدون روانپریشی شد. خانم (چ) زنی عمیقاً مذهبی بود که 10 سال در زمینه باروری مشکل داشت و مادری فداکار بود. او اظهار میکرد که معمولاً تا حدی خلقش پایین بود. او پیش از بیماری پسرش عادت داشت به شوخی بگوید او را با مداخله الهی باردار شده است. وقتی پسرش تشخیص لوسمی دریافت کرد و سپس بستری شد. لازم بود آزمایشهای طبی دردناکی روی او انجام گیرد و شیمیدرمانی اضطراری شروع شد که سبب شد حالش خیلی بد شود.
پزشکان در طول هفتههای اول بیماری پسرش، مرتب او را با خبرهای بد درمورد پیشآگهی بیماریاش بمباران میکردند. خانم (ج) با پسرش در بیمارستان حاضر شد، اصلاً نمیخوابید، مدام مراقبش بود، اما پزشکان اطفال متوجه شدند با ناتوانتر شدن کودک و بدتر شدن پیشآگهی، خانم (ج) سرشار از بشاشیتع شوخطبعی و روحیهی بالا شده است. او در خلال انجام اعمال طبی دردناک پسرش جوکهای پرسروصدا برای کارکنان بیمارستان میگفت و وقتی جوکهایش شدیدتر و نامناسبتر شد کارکنان کمکم نگران شدند. خانم (ج) طی مشاوره روانپزشکی که به درخواست کارکنان بخش کودکان انجام شد اظهار داشت علت شادی و خوشبینیاش حس یکی شدن با مریم مقدس است. او با چشمک گفت: «ما حالا باهم هستیم، او و من و او بخشی از من است ما رابطهی ویژهای داریم».
علیرغم این اظهارات خانم (ج) روانپریش نبود و گفت «البته بهصورت استعاری و مجازی صحبت میکنم همانطور که یک کاتولیک خوب این کار را میکند». وقتی پسرش وارد حالت فروکش شد و از بیمارستان ترخیص شد مانیای خانم (ج) برطرف شد.
سایر صورتبندیهای مربوط به افسردگی نظریه شناختی براساس نظریه شناختی، افسردگی درنتیجه تحریفهای شناختی خاصی بهوجود میآید که در افراد مستعد افسردگی وجود دارد. این تحریفها، طرحوارههای افسردگیزا نامیده میشوند و الگوهای شناختی هستند که باعث میشوند فرد دادههای درونی و بیرونی را تحتتأثیر تجارب اولیه، بهگونهای تغییریافته درک کند.
«آرون بک» سهگانهای (تریاد) برای افسردگی فرض کرد که عبارت است از:
(1) دیدگاههای مربوط به خود- دید منفی نسبت به خود
(2) مربوط به محیط- تمایل به تجربه جهان بهگونه متخاصم و پرتوقع
و (3) درباره آینده- انتظار رنج و ناکامی.
درمان افسردگی نیز عبارت است از تعدیل و اصلاح این تحریفها. درماندگی آموخته شده نظریه درماندگی آموخته شده، پدیدههای مربوط به افسردگی را به تجربه رویدادهای غیرقابل کنترل مربوط میداند.
مثلاً سگهایی که در یک آزمایش بهگونهای در معرض شک الکتریکی قرار داده میشوند که قادر به فرار از این وضعیت نیستند، رفتارهایی از خود نشان میدهند که با رفتار سگهایی که در معرض جنین شرایط غیرقابل کنترلی نبودهاند متفاوت است. به عبارت دیگر، سگهایی که قبلاً در معرض شوکالکتریکی قرار گرفته بودند وقتی در شرایط جدیدی قرار داده میشدند، باز هم برای گذشتن از مانعی که سبب قطع جریان برق میشد هیچ تلاشی از خود نشان نمیدادند، بلکه منفعل و بیحرکت باقی میماندند. براساس نظریه درماندگی آموخته شده، سگهای مذکور یادگرفتهاند که پاسخ و واکنش آنها تغییری در نتیجه عمل بهوجود نمیآورد، بنابراین هم دچار نقص انگیزش شناختی شدهاند (یعنی برای فرار از شوک الکتریکی تلاش نمیکنند) و هم نقص هیجانی (که نشاندهندهی کاهش واکنش به شوک الکتریکی است). جمعبندی مجدد نظ ریه درماندگی آموخته شده به گونهای که قابل اطلاق به انسان باشد، حاکی از آن است که متعاقب رویدادهای ناگوار خارجی، توجیهات علی درونی بهوجود میآیند که سبب از بین رفتن عزت نفس میگردند. رفتارگرایانی که بر نظریه درماندگی آموخته شده صحه میگذارند، تأکید میکنند که بهبود افسرگی بستگی به این دارد که بیمار احساس کنترل و غلبه بر محیط را بیاموزد. تشخیص اختلال افسردگی اساسی ملاکهای تشخیصی DSM-5 برای افسردگی اساسی در جدول 5- 1/8 ذکر شده است؛ توصیفکنندههای شدت و سایر مشخصهها دورهی افسردگی اساسی نیز در همان جدول آمده است.
اختلال افسردگی اساسی، دورهی منفرد افسردگی ممکن است بهصورت دورهی منفرد یا تکرارشونده بروز کند. تمایز نهادن میان این بیماران و بیمارانی که دو یا چند دورهم از این اختلال را داشتهاند، از آنرو موجه است که معلوم نیست سیر بیمارانی که فقط یک دوره داشتهاند، چگونه خواهد بود. در چندین مطالعه دادههایی که گزارش شده است با این جمعبندی همخوانی دارد که افسردگی اساسی گروهه ناهمگنی از اختلالات را دربر میگیرد. در یک نوع از این مطالعات که پایداری و ثبات تشخیص افسردگی اساسی را در هر بیمار در طول زمان بررسی کرده بود، معلوم شد که بیست و پنج تا پنجاه درصد از این بیماران بعدها که دوباره دستهبندی شدند، مبتلا به یک بیماری روانپزشکی دیگر و یا یک بیماری طبی غیرروانپزشکی با علایم روانپزشکی تشخیص داده میشدند. در نوع دیگری از این مطالعات منسوبان درجه اول بیماران مبتلا به اختلالات عاطفی را بررسی کردند تا اثبات تشخیصهای روانپزشکی آنها را در طول زمان و نیز نوع آن تشخیصها را معین کنند. در هردو نوع مطالعه معلوم شد که بیماران افسرده هرچه علایم افسردگیشان بیشتر باشد، بیشتر احتمال دارد که هم خودشان در طول زمان تشخیص پایدار و ثابتی داشته باشند و هم بستگانشان مبتلا به بیماریهای عاطفی باشند. گذشته از این، بیماران مبتلا به اختلال دوقطبی I و اختلال دوقطبی II (دورههای عودکنندهی افسردگی اساسی بهاضافهی هیپومانیا) نیز به احتمال زیادتشخیصهایشان در طول زمان ثابت میکند.
اختلال افسردگی اساسی، عودکننده بیمارانی که لااقل دومین دورهی افسردگی خود را دارند میگذرانند، در دستهی مبتلایان به نوع عودکنندهی اختلال افسردگی اساسی قرار میگیرند. مشکل اصلی در تشخیص عودکننده بودن دورههای افسردگی اساسی این است که معلوم نیست براساس چه ملاکی هر دوره را میتوان پایانپذیرفته تلقی کرد. دو متغیری که در این مورد وجود دارد، میزان رفع علایم و مدت رفع علایم است. مطابق با DSM-5 لازم است که هر دورهی افسردگی لااقل دو ماه با دورههای قبل یا بعدش فاصله داشته باشد و طی این دوره بیمار هیچ علامت چشمگیری از افسردگی نداشته باشد. اختلال دوقطبی I در DSM-IV-TR برای ملاکهای مربوط به دورهی مانیا فهرست جداگانهای وجود دارد. لازم است هردورهی مشخص خلق غیرطبیعی لااقل یک هفته طول کشیده باشد. دیگر آنکه براساس علایم آخرین دوره دو تشخیص جداگانه (دورهی مانیا و دورهی عودکننده به هر نوع) برای اختلال دوقطبی I درنظر گرفته شده است. اختلال دوقطبی I عنوانی است مترادف با آنچه قبلاً تحت عنوان اختلال دوقطبی شناخته میشد، سندرومی با مجموعه کامل علایم مانیا (شیدایی) در سیر اختلال. DSM-IV-TR تشخیصی تحت عنوان اختلال دوقطبی II را هم بهرسمیت شناخته که مشخصهاش وجود دورههای افسردگی و هیپومانیا (نیمهشیدایی ) در سیر یک اختلال واحد است؛ و دورهی هیپومانیا دورهای است با علایم مانیا (شیدایی) که همهی ملاکهای تشخیصی لازم برای سندروم مانیان را ندارد. اگر دورههای مانیا آشکارا براثر درمانهای ضدافسردگی (از قبیل دارودرمانی یا درمان یا تشنّج الکتریکی [ECT]) بهوجود آمده باشد، دلالت بر اختلال دوقطبیI نمیکند. اختلال دو قطبی I، دورهي منفرد مانیا (شیدایی) طبق DSM-5 اگر بیمار دچار نخستین دورهی مانیا شده باشد، میتوان او را واجد ملاکهای تشخیصی اختلال دوقطبی I، دورهی منفرد مانیا دانست.
دلیل این الزام آن است که اگر نخستین دورهی بیماری فردی که مبتلا به اختلال دوقطبی I است. از نوع افسردگی باشد، قابل افتراق از بیمار مبتلا به اختلال افسردگی اساسی نخواهد بود. اختلال دوقطبی I، عودکننده همان مسایلی که درمورد تعریف خاتمهی دورهی افسر دگی وجود داشت، درمورد تعریف دورهی مانیا نیز مطرح است. زمانی میتوان دو دوره را از هم جدا دانست که حداقل دو ماه فاصله بدون علایم چشمگیر مانیا یا هیپومانیا بینشان وجود داشته باشد. اختلال دوقطبی II در ملاکهای تشخیصی اختلال دوقطبی II وجود علایم هیپومانیا با شدت، بسامد، و مدت معینی ذکر شده است. ملاکهای تشخیصی دورهی هیپومانیا نیز همراه با ملاکهای تشخیصی اختلال دوقطبی II فهرست شده است. این ملاکها را از آنرو وضع کردهاند که دوره های هیپومانیا بیشتر از واقع تشخیص داده نشود و بیماران دچار اختلال دوقطبی II گذارده نشوند. روانپزشکان در کار بالینی ممکن است خلق سالم (یوتایمیا) را در بیماری که ماهها یا سالها دچار افسردگی مزمن بود نتوانند بهراحتی از هیپومانیا افتراق دهند. پیدایش دورههای هیپومانیا براثر مصرف داروهای ضد افسردگی، همانطور که به نفع تشخیص اختلال دوقطبی I نبود، مؤید تشخیص اختلال دوقطبی II نیز نیست. مشخصهها (ویژگیهای علایم) علاوه بر مختصههای شدت/ روانپریشانگی/ فروکش مشخصههای علامتی دیگری نیز تعریف شده است که برای توصیف بیماران مبتلا به انواع و اقسام اختلالات خلقی بهکار میرود. با خصایص روانپریشانه وجود خصایص روانپریشانه در اختلال افسردگی اساسی نشانهی شدت بیماری و دال بر پیشآگهی بد است.
مرور منابعی که در آنها اختلال افسردگی اساسی روانپریشانه با غیرروانپریشانه مقایسه شده است، حکایت از احتمال جدا بودن نحوهی پیدایش این دو بیماری دارد. یک تفاوت این است که اختلال دوقطبی I در خانوادههای پژوهیدنیهای دچار افسردگی روانپریشانه شایعتر است تا در خانوادههای پژوهیدنیهای مبتلا به افسردگی غیرروانپریشانه. خود علایم روانپریشی را هم اغلب به دو دستهی هماهنگ با خلق و ناهماهنگ با خلق تقسیم میکنند. علایم هماهنگ با خلق (mood-congruent) علایمی است که با اختلال خلقی هماهنگی دارد («من مستحق مجازاتام، بس که بدم») و علایم ناهماهنگ با خلق (mood-incongruent) با اختلال خلقی هماهنگی ندارد.
بیماران خلقی دچار روانپریشی هماهنگ با خلق به نوع سایکوتیک اختلال خلقی دچارند، ولی بیماران خلقیِ دچار روانپریشی ناهماهنگ با خلق ممکن است به اختلال اسکیزوافکتیو یا اسکیزوفرنی مبتلا باشند. عوامل مرتبط با پیشآگهی بد در بیماران مبتلا به اختلالات خلقی به این قرار است: طولانی بودن دوره، وجود فاصلهی زمانی بین اختلال خلقی و علایم روانپریشی، و داشتن سابقهی پیشمرضی بد از نظر سازگاری اجتماعی. وجود خصایص روانپریشانه هممعانی درمانی مهمی دارد. اینگونه بیماران نوعاً علاوه بر داروهای ضدافسردگی یا تثبیتکنندههای خلق به داروها ضدّروانپریشی و ایبسا درمان با تشنّج الکتریکی (ECT) هم نیاز دارند تا بهلحاظ بالینی بهبود یابند. با خصایص مالیخولیایی (ملانکولیک) ملانکولیا یکی از قدیمیترین اصطلاحات تاریخ روانپزشکی است که به زمان بقراط در قرن چهار ق.م برمیگردد و در آن زمان برای توصیف تیرگی خلق ناشی از افسردگی ابداع شد.
این اصطلاح هنوز هم برای توصیف نوعی از افسردگی بهکار میرود که مشخصات آن عبارتند از بیلذتی شدید، سحرخیزی، کاهش وزن، و احساس گناه عمیق (که اغلب نسبت به رویدادهای جزئی و بیاهمیت نیز رخ میدهد). افکار خودکشی در میان بیماران ملانکولیک شایع است.
مالیخولیا با بروز تغییراتی در دستگاه عصبی خودکار و عملکردهای اندکرین همراه است. به همیندلیل گاهیاوقات ملانکولیا را «افسردگی درونزاد» و یا نوعی از افسردگی میخوانند که در غیاب عوامل خارجی استرسزا یا تسریعکننده رخ میدهد. خصایص ملانکولیک که در DSM-5 ذکر شده است، قابل اطلاق بر دورههای افسردگی اساسی در اختلال افسردگی اساسی، اختلال دوقطبی I، و اختلال دوقطبی II است. با خصایص غیرمتعارف (آتیپیک) قبول رسمی افسردگیِ همراه با خصایص غیرمتعارف (آتیپیک) پاسخی است به دادههای بالینی و پژوهشیِ حاکی از وجود مشخصههای ویژه و قابل پیشبینی در بیماران واجد خصایص آتیپیک که عبارت است از پرخوری و پرخوابی.
به این علایم گاه عنوان علایم نباتی معکوس داده میوشد و به این الگوی علامتی نیز گاه «ملال هیسترویید» اطلاق میشود. مقایسه آن دسته از بیماران مبتلا به اختلال افسردگی اساسی که واجد این خصایصاند، با بیماران فاقد این خصایص، نشان میدهد که در این گروه، سن شروع پایینتر است، کندی روانی- حرکتی شدیدتر است، و تشخیصهای همزمانی از قبیل اختلال وحشتزدگی (پانیک)، سوءمصرف مواد یا وابستگی به مواد، و اختلال جسمانیسازی نیز فراوانتر است. در برخی پژوهشها معلوم شده که چون میزان بروز و شدت علایم اضطرابی در بیماران واجد خصایص آتیپیک بیشتر است، ممکن است آنها را بهغلط دچار یک اختلال اضطرابی تشخیص دهند، نه یک اختلال خلقی. اینگونه بیماران همچنین ممکن است سیری درازمدت داشته باشند، یا بیماریشان اختلال دوقطبی I و یا دارای الگوی فصلی تشخیص داده شود. خصایص آتیپیک ذکر شده در DSM-5 را میشود بر آخرین دورهی افسردگی اطلاق کرد، چه در اختلال افسردگی اساسی باشد، چه در اختلال دوقطبی I، دوقطبی II، و یادیستایمی (افسردهخویی)
مثال
کوین نوجوان 15 سالهای بود که برای رد حملهی خواب به یک مرکز خواب ارجاع شده بود. شکایت اصلی او خستگی، احساس کسالت و نیاز به خوابیدن در تمام اوقات بود. هرچند او همیشه روز را تا حدودی به آهستگی آغاز میکرد اما اینک دیگر نمیتانست از رختخواب بیرون بیاید و مدرسه برود. این موضوع مادرش را نگران کرد و او درخواست مشاورهی خواب نمود. کوین قبلاً از نظر تحصیلی در حد B بود اما 6 ماه پیش از ارجاع تقریباً در تمام درسهایش رد شده بود.
مشاورهی روانشناختی که مبتنی بر این قضیه بود که نقل مکان اخیر خانواده از شهری دیگر سبب انزوای کوین شده مفید واقع نشده بود. یافتههای بررسی گسترده عصبی و طبی عمومی طبیعی بود. او روزانه 12 تا 15 ساعت میخوابید اما قوامباختگی (کاتاپلکسی) فلج خواب و توهمات پیشخوابی را انکار میکرد. در خلال مصاحبهی روانپزشکی کوین اظهار داشت افسرده نیست اما اذعان کرد که بهجز سگش دیگر به هیچچیز علاقه ندارد. او هیچ انگیزهای نداشت، در هیچ فعالیتی شرکت نمیکرد و ظرف 6 ماه وزنش 30 پوند اضافه شده بود. او معتقد بود مغزش آسیب دیده و فکر میکرد آیا زندگی اینچنینی ارزش زیستن دارد. پرسش درمورد خودکشی او را برآشفته کرد زیرا خودکشی در تضاد با باورهای مذهبیاش بود.
این یافتهها منجر به تجویز دزیپرامین (Norpramin) شد و دوز دارو ظرف 3 هفته بهتدریج به 200 میلیگرم در روز رسانده شد. دزیپرامین نهتنها شکایت کوین را برطرف کرد بلکه او را وادار یک دوره مانیا نمود. با خصایص کاتاتونیک کاتاتونی علامتی است که در انواع اختلالات روانیم و از همه شایعتر در اسکیزوفرنی و اختلالات خلقی میتواند وجود داشته باشد. وجود خصایص کاتاتونی در بیماران دچار اختلالات خلقی از نظر پیشآگهی و درمان اهمیت دارد. شاهعلامتهای کاتاتونی یعنی بهتزدگی، حالت عاطفی، کند، انزوای مفرط، منفیکاری، و کندی واضح روانی- حرکتی را در اسکیزوفرنی (چه نوع کاتاتونیک آن و چه نوع غیر کاتاتونیک)، اختلال افسردگی اساسی (اغلب در نوعی که همراه با خصایص روانپریشانه است)، و اختلالات طبی و عصبی میتوان دید.
علایم کاتاتونی ممکن است همراه با اختلال دوقطبی نوع I دیده شود. اما این همراهی بهدلیل تضاد واضحی که علایم کاتاتونی و بهت با علایم شناختهشده مانیا دارد، اغلب به ذهن بالینگر نمیرسد. علایم کاتاتونی، سندرومی رفتاری را تشکیل میدهد که در انواع و اقسام اختلالات طبی و روانپزشکی ممکن است دیده شود و نباید این علایم را فقط حمل بر یک تشخیص کرد. شروع پسازایمانی طبق DSM-5 اگر علایم اختلال خلقی در عرض چهار هفته پس از زایمان شروع شده باشد، میتوان آن را پسازایمانی دانست. در اختلالات روانی پسازایمانی علایم روانپریشی شایع است. تندچرخی بیماران مبتلا به اختلال دوقطبی I تندچرخ بیشتر مؤنثاند و بیشتر دورههای افسردگی و هیپومانیا پیدا میکنند. هیچ دادهای حاکی از آن نیست که تندچرخی دارای الگوی وراثتی خانوادگی باشد، و این بهمعنای آن است که شاید نوعی عامل خارجی (مثل استرس یا درمان دارویی) در پیدایش تندچرخی دخیل باشد. طبق ملاکهای DSM-5 بیمار باید لااقل چهار دورهی بیماری در عرض یک دورهی دوازده ماهه داشته باشد. الگوی فصلی بیمارانی که اختلال خلقیشان از الگویی فصلی پیروی میکند، بیشتر در زمان خاصی از سال – بیش از همه در زمستان- دچار دورههای افسردگی میشوند. این الگو را بهنام اختلال عاطفی فصلی (SAD) نیز میشناسند، اما این اصطلاح در DSM-5 بهکار نرفته است. بنابر دو دسته شواهد، الگوی فصلی ممکن است از تشخیص جداگانهای حکایت کند. اولاً این بیماران ممکن است به نوردرمانی جواب دهند، البته درمورد تأثیر نوردرمانی بر بیماران افسردهي غیرفصلی مطالعه کافی انجام نشده است. ثانیاً در یک مطالعه با PET معلوم شده که فعالیت سوختوسازی در قسمت حدقهای قشر پیشانی (اربیتوفرونتال) و در لوب تحتانی آهیانه چپ در این بیماران کاهش یافته است.
مطالعات بعدی برای افتراق بیماران افسرده دارای الگوی فصلی از سایر افسردهها ضرورت دارد. انواع ذکر نشده در DSM-5 در نظامهای تشخیصی دیگر برای طبقهبندی بیماران دچار نظامهای تشخیصی دیگر برای طبقهبندی بیماران دچار اختلالات خلقی معمولاً بیماران پیشآگهی از بیماران بدپیشآگهی و یا بیمارانی که هرکدام به درمان خاصی بهتر جواب میدهند از یکدیگر تفکیک میشوند. تفکیک درونزاد از واکنشی، و تفکیک اولیه ثانویه نیز در آنها صورت میگیرد. تقسیمبندی طبق پیوستار درونزاد- واکنشی محل مناقشه است، چون تلویحاً حکایت از آن میکند که افسردگیهای درونزاد مبنایی زیستی دارند و افسردگیهای واکنشی، مبنایی روانی؛ این تقسیمبندی عمدتاً براساس بود یا نبود یک استرس قابل شناسایی بهعنوان عامل تسریعکننده صورت ميگیرد. سایر علایم افسردگی درونزاد را تغییرات شبانهروزی، هذیان، کندی روانی- حرکتی، سحرخیزی، و احساس گناه ذکر کردهاند؛ یعنی افسردگی درونزاد با اختلال افسردگی اساسی دارای خصایص روانپریشانه یا مالیخولیایی یا هردو در DSM-5 مطابقت دارد. علایم افسردگی واکنشی را بیخوابی ابتدای شب، اضطراب، نوسانات هیجانی، و شکایات متعدد جسمی دانستهاند. افسردگی اولیه همانی است که در DSM-5 عنوان اختلال خلقی ناشی از بیماری طبی یا ناشی از مواد را نمیگیرد؛ به اینها افسردگی ثانویه اطلاق میشود. افسردگی مضاعف وضعیتی است که در آن اختلال افسردگی اساسی سوار بر اختلال دیستایمی شده باشد. معادل افسردگی نیز علامت یا سندرومی است که ممکن است شکل ناقصی از دورهی افسردگی باشد. مثلاً علایم سهگانه (تریاد) فرار از مدرسه (truancy)، سوءمصرف الکل، و لاابالیگری جنسی در نوجوانی که تا پیش از آن رفتار خوبی داشته، ممکن است اجزایی از یک معادل افسردگی باشد.
خصایص بالینی علایم اختصاصات خلقی دو الگوی کلی دارد:
یکی مربوط به افسردگی است و دیگری مربوط به مانیا (شیدایی).
دورههای افسردگی، هم در اختلال افسردگی اساسی ممکن است روی دهد و هم در اختلال دوقطبی I پژوهشگران در مطالعات بسیاری کوشیدهاند تفاوت های پایا میان دورههای افسردگی اختلال دوقطبی I و دورههای افسردگی اختلال افسردگی اساسی بیابند، اما تفاوت چندانی پیدا نشده است. در موقعیتهای بالینی تنها با استفاده از سابقه بیمار، سابقه خانوادگیش، و سیر آتی بیماریش میتوان این دو را از هم افتراق داد. برخی از بیماران مبتلا به اختلال دوقطبی I حالات مختلطی دارند که هم خصایص مانیا را دارد و هم خصایص افسردگی را. همچنین برخی از این بیماران در حین دورههای مانیا، دورههای گذرایی از افسردگی هم پیدا میکنند که از چند دقیقه تا چند ساعت طول میکشد. دورههای افسردگی خلق افسرده و بیعلاقگی یا بیلذتی علایم کلیدی افسردگی است. بیمار ممکن است بگوید احساس اندوه، نومیدی، غمگینی، یا بیارزشی میکند. از نظر بیمار خلق افسرده واجد کیفیت مشخصی است است که آن را از احساس طبیعی دلتنگی یا سوگ متمایز میکند. بیمار اغلب علایم افسردگی را علایم نوعی درد مشقتبار روحی توصیف میکند و گاه از این شکایت میکند که نمیتواند گریه کند؛ علامتی که با بهبود بیمار رفع میشود. حدود دوسوم از کل بمیاران افسرده به فکر خودکشی میافتند و حدود ده تا پانزده درصد از آنها نیز دست به خودکشی میزنند. بیمارانی که اخیراً بهخاطر فکر کردن یا دست زدن به خودکشی بستری شدهاند، درمقایسه با بیمارانی که هرگز بستری نبودهاند، در طول عمر خود با خطر بیشتری از نظر احتمال خودکشی موفق روبهرو هستند. در عین حال گاه نیز بهنظر میرسد که بیماران افسرده از افسردگیشان خبری ندارند و شکایتی از داشتن خلق افسرده نمیکنند، ولو از خانواده، دوستان، و فعالیتهایی که سابقاً مورد علاقهشان بوده، کناره گرفته باشند. تقریباً همه بیماران افسرده (حدود نودوهفت درصد از آنها) از کم شدن انرژی خود که موجب میشود نتوانند وظایف خود را بهراحتی انجام دهند، از نظر تحصیلی و شغلی اختلال ایجاد میکند، و انگیزهشان را برای قبول طرحهای جدید کم میکند، شکایت میکنند. حدود هشتاد درصد از بیماران از اشکال در خواب، بهویژه سحرخیزی (یعنی بیخوابی انتهایی). و بیدار شدنهای مکرر در طول شب که طی آن دایم به مشکلات خود فکر میکنند، شکایت دارند. بسیاری از بیماران دچار کاهش اشتها و وزن میشوند، اما برخی نیز افزایش اشتها، افزایش وزن، و افزایش خوب پیدا میکنند. این بیماران را در جزء بیماران دارای خصایص آتیپیک طبقهبندی میکنند.
اضطراب از علایم شایع افسردگی است که بسیاری از بیماران یعنی حدود نود درصد از آنها را گرفتار میکند. انواع و اقسام تغییراتی که در مصرف غذا و میزان استراحت این بیماران پیدا میشود، میتواند بیماریهای طبیای نظیر دیابت، افزایش فشار خون، بیماری انسدادی مزمن ریه، و بیماری قلبی همراه با افسردگی را تشدید کند. سایر علایم نباتی افسردگی عبارت است از غیرطبیعی بودن قاعدگی و کاهش علاقه و عملکرد جنسی. اگر بالینگر نتواند تشخیص دهد که زیربنای این مشکلات جنسی اختلال افسردگی است گاه ممکن است فرد را به غلط به جلسات مشاورهی ازدواج یا درمان اختلالات جنسی ارجاع دهد. اضطراب (از جمله دورههای پانیک)، سوءمصرف الکل، و شکایات جسمی (نظیر یبوست و سردرد) اغلب درمان افسردگی را دشوار میکنند. حدود پنجاه درصد از کل بیماران ذکر میکنند که علایمشان در طول روز تغییر میکند. به این شکل که شدت آنها در صبح بیشتر است و هرچه رو به غروب میرویم کمتر میشود.
علایم شناختی افسردگی عبارت است از احساس ذهنی ضعف تمرکز (84 درصد از بیماران در یک مطالعه)، و مختل شدن تفکر (67 درصد از بیماران در یک مطالعهی دیگر).
افسردگی در کودکان و نوجوانان هراس از مدرسه و چسبیدن بیش از حد به والدین ممکن است علایمی از افسردگی در کودکان باشد. ضعف عملکرد تحصیلی، سوءمصرف مواد، رفتار ضداجتماعی، ولنگاری جنسی، فرار از مدرسه، و ترک خانه ممکن است علایم افسردگی در نوجوانان باشد. افسردگی در سالخوردگان افسردگی در افراد مسن شایعتر از کل جمعیت است. در مطالعات مختلف میزان شیوع افسردگی در سالخوردگان از بیست و پنج تا پجاه ددرصد گزارش شده است، اما اینکه چند درصد از این موارد اختلال افسردگی اساسی است، معلوم نشده است. در چند مطالعه دادههایی گزارش شده حاکی از آنکه افسردگی سالخوردگان ممکن است با پایین بودن وضعیت اجتماعی- اقتصادی، از دست دادن همسر، ابتلای همزمان به یک بیماری جسمی، و انزوای اجتماعی همبستگی داشته باشد. مطالعههای دیگر حاکی از آن است که افسردگی در افراد مسن، خوب تشخیص داده نمیشود و بهقدر کافی نیز درمان نمیشود، و مسئول این امر احتمالاً پزشکان عمومی بهطور خاص هستند. افسردگی در سالخوردگان ممکن است به این دلیل کمتر شناسایی شود که بیش از افسردگیِ جوانترها خود را با شکایات جسمی نشان میدهد. گذشته از این، تأثیر پیرستیزی هم بر پزشکان عممی ممکن است آنها را به قبول و طبیعی دانستن علایم بیشتری از افسردگی، در مقایسه با جوانان، وادار سازد. دورههای مانیا (شیدایی) خلق بالا (elevated)، گشاده (expansive)، یا تحریکپذیر (irritable) شاهعلامت دورهی مانیا است. خلق بالا خلقی است سرخوشانه (euphoric) و اغلب مسری که گاه موجب میشود بالینگر نامجرب، انتقال متقابل پیدا کند و آن را انکار نماید. اگر کسی با بیمار حشر و نشر داشته باشد، ممکن است پی به ماهیت نامعقول خلق او نبرد، اما افرادی که بیمار را از نزدیک میشناسند، میفهمند که خلقش غیرطبیعی است. شقّ دیگر آن است که خلق بیمار، تحریکپذیر باشد. این حالت بهخصوص زمانی پیدا میشود که نقشههای بهراستی جاهطلبانه و بلندپروازانه بیمار با مانع روبهرو شده باشد. اغلب خلق غالب بیمار در اوایل سیر بیماری، سرخوشانه است و هرچه جلوتر میرویم رو به تحریکپذیری میگذارد. درمان بیماران مانیک در بخش و بهصورت بستری اغلب این مشکل را دارد که آنها میخواهند محدودیتها و مقررات بخش را نقض کنند، میل دارند مسئولیت اعمال خود را به گردن دیگران بیاندازند، از ضعف دیگران به نفع خود سوءاستفاده میکنند، و میخواهند میان کارکنان تفرقه بیاندازند. خارج از بیمارستان نیز اغلب در نوشیدن الکل افراط میکنند که شاید برای خوددرمانی باشد. مهارگسیختگی این بیماران در تلفنزدنهای مکرر ایشان بهویژه تلفن به راههای دور در ساعات اولیه صبح نمایان است. قمارگری (قماربازی بیمارگون)، تمایل به لخت شدن در انظار، استفاده از لباسها و جواهراتی پر زرق و برق در ترکیباتی غیرمعمول، و بیتوجهی به جزئیات (مثلاً فراموش میکنند گوشی تلفن را سرجایش بگذارند) از دیگر علایم این اختلال است. اغلب بیمار احساس میکند که اعمالش علیرغم آنکه تکانشی است، درست و هدفدار است. ذهن بیمار اغلب به افکار گزند، مذهبی، سیاسی، مالی و یا جنسی مشغول است، به حدی که گاه این افکار ممکن است بهشکل نظامهای هذیانی پیچیدهای درآید. گاه نیز بهندرت پیش میآید که بیماران شیدا (مانیک) دچار واپسگروی گردند و با ادرار یا مدفوع خود بازی کنند. مانیا در جوانان مانیا را در نوجوانان اغلب به غلط اختلال شخصیت ضد اجتماعی یا اسکیزوفرنی تشخیص میدهند. علایم مانیا در نوجوانان ممکن است روانپریشی، سوءمصرف الکل یا سایر مواد، اقدام به خودکشی، مشکلات تحصیلی، غرق شدن در افکار فلسفی، علایم اختلال وسواسی- جبری، شکایات متعدد جسمی، تحریکپذیری واضحی که منجر به نزاع گردد، و سایر رفتارهای ضداجتماعی باشد. بسیاری از این علایم در نوجوانان طبیعی نیز ممکن است دیده شود، اما اگر شدید یا مداوم باشد، بالینگر باید اختلال دوقطبی I را هم بهعنوان یکی از تشخیصهای افتراقی درنظر بگیرد.
اختلالات دوقطبی II خصایص بالینی اختلال دوقطبی II ترکیبی از خصایص بالینی اختلال افسردگی اساسی با خصایص بالینی دورهی هیپومانیا است. در چند مطالعه با همهی قلت دادههایشان، نشان داده شده است که اختلال دوقطبی II با مشاجرههای زناشویی بیشتر و نیز با شیوعی زودرستر از اختلال دوقطبی I همراه است. شواهدی نیز وجود دارد حاکی از اینکه هردو خطر اقدام به خودکشی و خودکشی کامل در بیماران دچار اختلال دوقطبی II بیشتر از بیماران دچار اختلال دوقطبی I و اختلال افسردگی اساسی است.
اختلالات همزمان اضطراب در DSM- 5 اختلال مختلط اضطراب- افسردگی نیز جزء اختلالات اضطرابی ذکر شده است. علایم برجسته اضطراب ممکن است با علایم چشمگیر افسردگی همراه شود؛ اتفاقی که اغلب روی میدهد. هنوز این مسئله حل نشده که آیا بیمارانین که علایم چشمگیر هر دو وضعیت اضطرابی و افسردگی را نشان میدهند، مبتلا به دو روند مرضی جداگانهاند یا یک روند واحد این هر دو دسته علایم را ایجاد کرده است. عنوان اختلال مخلتط اضطراب- افسردگی احتمالاً شامل هر دو میشود. وابستگی به الکل وابستگی به الکل در بسیاری از اوقات با اختلاف خلقی همراه است. هم بیماران مبتلا به اختلال افسرداگی اساسی ممکن است واجد ملاکهای تشخیصی یکی از اختلالات مصرف الکل باشند و هم بیماران مبتلا به اختلال دوقطبی I. دادههای موجود حاکی از آن است که وابستگی زنها به الکل بیشتر از وابستگی مردها به الکل با تشخیص همزمان افسردگی ارتباط دارد. درمقابل، دادههای وراثتی و سابقه خانوادگی مردانی که هم اختلال خلقی دارند و هم وابستگی به الکل، حاکی از آن است که ممکن است آنها مبتلا به دو روند مرضی با توارث جداگانه باشند. اختلالات مرتبط با سایر مواد بهجز وابستگی به الکل، سایر اختلالات مرتبط با مواد نیز بهطور شایعی با اختلالات خلقی همراه است. سوءمصرف مواد در برخی از بیماران ممکن است در تسریع دورههای بیماری دخیل با شد و در برخی دیگر، بهعکس، ممکن است اقدامی باشد که خودِ بیمار برای درمان بیماریش انجام میدهد. بیماران مانیک بهندرت ممکن است برای تخفیف سرخوشی خود از مواد رخوتزا استفاده کنند، اما بیماران افسرده اغلب برای رها شدن از شر افسردگیشان به مصرف مواد محرک از قبیل کوکایین و آمفتامینها میپردازند. بیماری طبی افسردگی بهویژه در سالمندان بهطور شایعی با بیماریهای طبی همراه است. اگر افسردگی با یکی از بیماریهای طبی همزمان شده باشد، بالینگر باید سعی کند بفهمد که آیا این بیماری طبی زمینهای، ارتباطی از نظر پاتوفیزیولوژی با افسردگی دارد یا نه، و آیا هریک از داروهایی که بیمار برای درمان بیماری طبی خود مصرف میکند، موجب افسردگی میشود یا نه. مطالعات بسیاری نشان داده که درمان اختلال افسردگی اساسی که همراه با یک بیماری طبی زمینه:ای حتی سرطان وجود دارد، میتواند سر آن بیماری را هم بهبود بخشد.
معاینه وضعیت روانی توصیف کلی کندی عامروانی- حرکتی شایعترین علامت افسردگی است. البته سرآسیمگی روانی- حرکتی نیز بهویژه در سالخوردگان دیده میشود. مالیدن دستها به هم و کشیدن مو شایعترین علایم سیرآسیمگی است. نمای شناخته شده (کلاسیک) بیمار افسرده عبارت است از فردی با وضعیت خمیده، بدون هیچگونه حرکت خودبهخود و با نگاهی خیره به پایین. بیمار افسردگی که علایم برجستهای از کندی روانی- حرکتی دارد، در معاینه بالینی ممکن است شبیه اسکیزوفرنیهای کاتاتونیک بهنظر برسد. خانم الف استاد 34 سالهی ادبیات با شکایت زیر به درمانگاه خلقی مراجعه کرد: «من گیج، سردرگم و مبهوتم و به زمان و مکان وقوف ندارم. افکارم جریان نمییابند، ذهنم متوقف شده… بهنظر میرسد حس جهتیابی، هدف را از دست دادهام… دچار ا یستایی شدهام، نمیتوانم نظراتم را بین کنم، نمیتوانم بجنگم. هیچ ارادهای برایم نمانده است خلق، حالت عاطفی و احساسات افسردگی علامتی کلیدی است، هرچند حدود نیمی از بیماران افسرده وجود احساس افسردگی را انکار میکنند و بهنظر هم نمیرسد که خیلی افسرده باشند. اینگونه بیماران را اغلب اعضای خانوادهشان یا صاحبکارانشان بهدلیل انزوای اجتماعی آنها و کاهش کلی فعالیتشان نزد پزشک میبرند. تکلم کاهش سرعت تکلم و درجهی صدا، و پاسخ دادن به سؤالات بهصورت یک کلمهای و یا دیر، در بسیاری از بیماران افسرده مشهود است. بالینگر ممکن است لازم شود بیاغراق دو سه دقیقه برای پاسخ یک سؤال منتظر بماند. اختلالات ادراک اگر بیمار افسردهای هذیان یا توهم داشته باشد، میگویند مبتلا به اختلال افسردگی اساسی با خصایص روانپریشانه است.
برخی از بالینگران برای بیماران افسردهای هم که دچار واپسروی زیادی شده باشند- یعنی هیچ حرفی نزنند، حمام نکنند، و کثیف و ژولیده باشند- اصطلاح «افسردگی روانپریشانه» را بهکار میبرند، ولو هیچگونه هذیان یا توهمی هم نداشته باشند. شاید اصطلاح «همراه با خصایص کاتاتونیک» توصیف بهتری برای اینگونه بیماران باشد. به هذیانها و توهمهایی که با خلق افسردهی بیمار همخوانی داشته باشد، هذیانها و توهمهای هماهنگ با خلق (mood-congruent) گفته میشود. هذیانهای هماهنگ با خلق در فرد افسرده عبارت است از هذیان گناه (guilt)، معصیت (sinfulness)، بیارزشی، فقر، شکست، گزند، و بیماریهای جسمی بسیار وخیم (مثل سرطان و «گندیدگی» مغز).
هذیانها و توهمهای ناهماهنگ با خلق، آنهایی است که محتوایشان با خلق افسردهی بیمار همخوانی ندارد. هذیانهای ناهماهنگ با خلق در فرد افسرده دارای دورنمایههای خودبزرگبینانهای نظیر غلو و مبالغه در قدرت، دانش، و ارزش فرد هستند؛ در چنین مواردی باید اختلال اسکیزوفرنی نیز مدنظر قرار گیرد. یک کارمند 42 ساله میگفت که براثر افسردگی چنان فلج شده که احساس میکند هیچ اراده و ابتکاری برایش باقی نمانده است؛ او معتقد بود برخی نیروهای وخیم کنترل اعمالش را بهدست گرفتهاند و درمورد هرکاری که انجام میدهد نظر میدهند. بیمار با تجویز داروی ضد افسردگی بهطور کامل بهبود یافت و هیچ دلیلی وجود نداشت که تصور کنیم در این بیمار احساسات انفعال جسمی و صداهایی که در موردش نظر میدادند نشانگر یک فرآیند اسکیزوفرنی است. فکر بیمار افسرده علیالقاعده دیدگاهی منفی راجع به جهان و خودش دارد. محتوای فکر اینگونه بیماران اغلب از یک سلسله نشخوارهای ذهنی غیرهذیانی درمورد از دست دادن، گناه، خودکشی، و مرگ تکشیل شده است. حدود ده درصد از کل بیماران افسرده، علایم برجستهای از اختلال فکر را دارند که معمولاً وقفه فکر و فقر عمیق محتوای فکر است. وضعیت هوشیاری و شناخت موقعیتسنجی اکثر بیماران افسرده به شخص، مکان، و زمان وقوف دارند، اما برخی از آنها در حین مصاحبه، انرژی یا علاقه کافی برای پاسخ به سؤالات مربوط به این موضوعات از خود نشان نمیدهند. حافظه حدود پنجاه تا هفتادوپنج درصد از کل بیماران افسرده دچار نوعی اختلالشناختی هستند که گاه از آن با عنوان «دمانس کاذب ناشی از افسردگی» یاد میشود. شکایت شایع این بیماران مختل شدن تمرکز و فراموشکاری است. کنترل تکانه حدود ده تا پانزده درصد از کل بیماران افسرده دست به خودکشی میزنند و حدود دوسوم آنها نیز فکر خودکشی دارند. گاه بهندرت پیش میآید که فرد افسردهای با خصایص روانپریشانه به فکر کشتن کسی بیفتد که در نظام هذیانیش وارد شده است. البته اینگونه بیماران که به شدیدترین وجهی افسردهاند، اغلب فاقد انگیزه یا انرژی کافی برای انجام این اعمال تکانشی یا خشونتبار هستند. بیماران دچار اختلالات افسردگی وقتی که روبه بهبود میروند و انرژی لازم برای طرح و اجرای نقشهي خودکشی را مجدداً کسب میکنند، خطر خودکشی پیدا میکنند (خودکشی متناقضگونه [پاراد وکسیکال]). به همین دلیل از نظر بالینی عاقلانه نیست که برای بیمار افسرده در هنگام ترخیص از بیمارستان مقدار زیادی داروی ضد افسردگی بهویژه داروی سهحلقهای نسخه شود. به همین ترتیب داروهای فعالکنندهای مانند فلوکستین را میتوان بهگونهای تجویز نمود که خاصیت انرژیزایی آنها به حداقل برسد (مثلاً از طریق تجویز همزمان یک داروی بنزودیازپین) قضاوت و بینش بهترین راه برای ارزیابی قضاوت بیمار، مرور اعمالش در گذشته نزدیک و بررسی رفتارش در حین مصاحبه است. بینش بیمار افسرده به اختلالشان اغلب افراطی است، یعنی علایم اختلال و مشکلات زندگیشان را بیش از حد مورد تأکید قرار میدهند. بهسختی میشود اینگونه بیماران را به ممکن بودن بهبودشان متقاعد ساخت.
قابل اعتماد بودن بیماران افسرده در مصاحبهها و مکالمات تأکید مفرطی بر جنبههای بد، و بیاهمیت جلوه دادن جنبههای خوب دارند. یک اشتباه شایع بالینی قبول بیچون و چرای این حرف بمیار افسرده است که مصرف داروهای ضدافسردگی در گذشته هیچ اثری بر وی نداشته است. اینگونه اظهارات ممکن است غلط باشد و برای تأییدشان باید از منابع دیگر هم کمک گرفت. روانپزشک نباید دادن اینگونه اطلاعات غلط را دروغپردازی مغرضانه بیمار تلقی کند، چون هرکسی که از نظر روحی در حالت افسردگی بهسر میبرد، نمیتواند هیچگونه اطلاعات امیدوارکنندهای را باور کند. درجهبندیهایی برای برآورد عینی افسردگی مقیاسهایی که برای برآورد عینی افسردگی وجود دارد، در کار بالینی برای مستند کردن وضعیت بالینی بیمار افسرده میتواند مفید با شد. تسونگ (Zung) «مقیاس تسونگ برای برآورد شخصی افسردگی» گزارشی است که شامل بیست گزاره خبری. نمره طبیعی حداکثر سی و چهار و نمره نشاندهندهی افسردگی حداقل پنجاه است. این مقیاس، شاخصی کلی از شدّت علایم افسردگی و ازجمله تظاهر عاطفی افسردگی بهدست میدهد. راسکین (Raskin) «مقیاس راسکین برای افسردگی» مقیاسی است که بالینگر آن را برآورد میکند. شدت افسردگی بیمار براساس گزارش خودش و مشاهدهی پزشک سنجیده و طبق یک درجهبندی پنج امتیازی که هر درجه نیز سه بُعد شامل گزارش کلامی بیمار، رفتاری که بروز میدهد، و علایم ثانویهاش دارد، ارزیابی میشود. طیف درجات آن از سه تا سیزده است: سه طبیعی و از هفت به بالا افسردگی است.

مرکز نگهداری بیماران دو قطبی
هملیتون (Hamilton) «مقیاس هملیتون برای برآورد افسردگی» (HAM-D) یکی از مقیاسهای رایج افسردگی است که تا بیست و چهار گزاره خبری دارد؛ هریک از این گزارهها را میشود صفر تا چهار یا صفر تا دو نمره داد، و نمره کل درجهبنی نیز صفر تا هفتادو شش است. برآوردها براساس مصاحبه بالینی با بیمار انجام میشود. پاسخ بیمار به سؤالهای مربوط به احساس گناه، خودکشی، نحوه خوابیدن، و سایر علایم افسردگی را بالینگر است که ارزیابی میکند. دورههای مانیا (شیدایی) توصیف کلی بیماران مانیک، برآشفته (excited)، حراف، گاه شادیآور و سرگرمکننده، و اغلب پرتحرکاند. گاهی هم بهوضوح روانپریش و نابسمان میشوند که باید برایشان محدودیت فیزیکی ایجاد کرد و داروهای رخوتزا (سداتیو) داخل عضلهشان تزریق کرد. خلق، حالت عاطفی، و احساسات معروف است که بیماران دچار مانیا سرخوشاند، اما آنها ممکن است تحریکپذیر هم باشند، خاصه وقتی که مدتی از شروع دورهی مانیان گذشته باشد. تحمل سرخوردگی نیز در بیماران مانیک اندک است و این باعث بروز خشم و خصومت در آنها میشود. بیماران مانیک (شیدا) ممکن است بیثباتی هیجانی داشته باشند، یعنی در عرض چند دقیقه یا چند ساعت حالت هیجانیشان از خنده به تحریکپذیری و سپس به افسردگی تبدیل شود. تکلم صحبت بیماران مانیک را نمیتوان قطع کرد و در عین حال خودشان کسانیاند که وقتی دور وبریهایشان حرف میزنند، وسط حرفشان چیزهایی میپرانند. تکلم بیمار مانیک اغلب آشفته است. هرچه مانیا شدیدتر میشود، صدای بیمار نیز بلندتر میشود، تکلمش سریعتر میشود، و دیگر بهراحتی قابل تفسیر نخواهد بود. با تشدید این پرفعالیتی، تکلم بیمار پر از جناسگویی، بذلهگویی، قافیهپردازی، بازی با کلمات، و جوابهای بیربط میشود. با تشدید باز هم بیشتر سطح فعالیت بیمار، سستی تداعیها نیز پیدا میشود. بیمار تدریجاً قدرت تمرکز خود را از دست میدهد و این موجب پرش افکار، سالاد لغات و واژهسازی میگردد. در برآشفتگی حاد ناشی از مانیا تکلم بیمار ممکن است بهکل بیربط شود، بهطوری که قابل افتراق از تکلم افراد مبتلا به اسکیزوفرنی نباشد. اختلالات ادراکی هذیان در هفتاد و پنج درصد از کل بیماران شیدا (مانیک) وجود دارد. محتوای هذیانهای هماهنگ با خلق در مانیا شامل ثروتمندی، توانایی، یا قدرت بسیار است. هذیانها و توهمهای غریب و ناهماهنگ با خلق نیز در مانیا دیده میشود. زنی 29 ساله با تحصیلات دیپلم که مادر دو فرزند و همسر رئیس بانک بود چندین دورهی مانیک و افسردگی توأم با کندی را تجربه کرد و این حملات به لیتیوم کربنات پاسخ میداد. او هذیانی پیدا کرده بود مبنی بر اینکه درگیر توطئهای بینالمللی شد. و به همین دلیل نزد نویسنده ارجاع شد. وارسی دقیق نشان داد که این هذیان بازنمود بسط خیالپردازانهی خودبزرگبینی است که بیمار در خلال آخرین دورهی مانیای پس از زایمان تجربه کرده بود. او معتقد بود در آشکارسازی این توطئه نقش مهمی دارد و به همین دلیل در حال تبدیل به یک قهرمان ملی است. او مدعی بود که هیچکس در این مورد چیزی نمیداند چون شرایط توطئهای مزبور جزو اسرار بسیار محرمانه است. او همچنین معتقد است که کشورش را از دسیسهای بینالمللی نجات داده است و مشکوک بود که طراحان توطئه به همین دلیل او را نشان کرده:اند و قصد آزارش را دارند. زمانی او حتی به این باور رسید که توطئهگران پیامهای رادیویی خاصی میفرستند تا افکارش را متوقف کرده و برهم بزنند. همچنان که در این موارد معمول است، او تحت دوز بالایی از لیتیوم و داروی ضد روانپریشی قرار داشت. علت درخواست مشاوره این بود که علایم خلقی اولیه کنترل شده بود اما بیمار همچنان هذیان خودبزرگبینی را داشت. او با بیملاحظگی گفت: «من باید دیوانه باشم که به شرکت در توطئهای بینالمللی اعتقاد پیدا کنم». اما او نمیتوانست از این اعتقاد دست بردارد. در طول چندین ماه که بیمار هر هفته به مدت یک ساعت ویزیت میشد، اعتقاد کافی پیدا کرد و مؤلف توانست با ملایمت باورهایش را به چالش بکشد. او اظهار داشت که نقش وی در دسیسهای بینالمللی بهشدت نامعقول است و شخصی با تحصیلات و موقعیت اجتماعی بالای او نمیتواند وارد چنین اعتقادی شود و به قول او آنقدر دیوانه باشد که به چنین باورهایی عقیده پیدا کند. او نهایتاً زد زیر گریه و گفت همهی اعضای خانوادهاش آنقدر موفق و مشهورند که برای رقابت به آنها مجبور است کار بزرگی بکند؛ او گفت درواقع دسیسه بینالمللی تنها دستاویز او برای شهرت است: «هیچکس برای بزرگ کردن دو بچه و برگزاری مهمانیهای همکاران همسرم، برای من اعتباری قایل نیست: مادرم رئیس دانشگاه است، برادر بزرگم سمت سیاسی مهمی دارد؛ خواهر پژوهشگر پزشکی است و پنج کشف در سابقهاش دار (همهی این موارد صحیح بودند) و آنوقت من کی هستم؟ هیچ. حالا شما درک میکنید چرا نیاز دارم قهرمان ملی باشم؟» در طول چند ماه بود که او بینش و افکار هذیانی در نوسان بود، داروی ضد روانپریشی بهتدریج قطع شد. او در حال حاضر تحت درمان با لیتیوم قرار دارد و گاهی اشارات گذرایی به آن دسیسهی بزرگ دارد. او تشویق ضد تحصیلاتش را تا درجهی فوق لیسانس در کتابداری ادامه دهد.
شرح وظایف روانپزشک در کلینیک اعصاب و روان مهرآفرین
فکر محتوای فکر بیمارا مانیک را درونمایههای اطمینان به خود (Self- confidence) و جاهطلبی (Self-aggrandizement) تشکیل میدهد. حواس بیماران مانیک اغلب بهراحتی پرت میشود. مشخصهی کارکردشناختی در حالت مانیا عبارت است از جریان محدودیتناپذی و شتابان افکار. وضعیت هوشیاری و شناخت هرچه درمورد نقایص شناختی اسکیزوفرنها زیاد نوشته شده، درمورد اینگونه نقایص در بیمارن مبتلا به اختلال دوقطبی I کمتر نوشته دشه است، حال آنکه اینها نیز ممکن است دچار همان نقایص خفیف شناختی باشند. نقایص شناختی گزارش شده را میتوان حمل بر وجود یک کژکاری منتشر قشری نمود؛ در تحقیقات بعدی، نواحی غیرطبیعی را هم ممکن است شناسایی کنند. موقعیتسنجی و حافظه در بیماران مانیک بهوضوح سالم است؛ البته برخی از آنها ممکن است بهقدری سرخوش باشند که جوابهای نادرست بدهند. این علامت را امپلکرپلین، «مانیای دلیریومی» نامیده بود. کنترل تکانه حدود هفتاد و پنج درصد از کل بیماران مانیک تهاجمی و تهدیدکنندهاند.
بیماران مانیک واقعاً اقدام به خودکشی و آدمکشی میکنند، اما میزان بروز این رفتارها معلوم نشده است. قضاوت و بینش مختل شدن قضاوت، شاهعلامت بیماران مانیک است. آنها ممکن است قوانین مربوط به چک، فعالیتهای جنسی، و امور مالی را زیرپا بگذاند و حتی خانواده خود را نیز درگیر گرفتاریهای مالی خود نمایند. بینش بیماران مانیک به اختلالشان نیز اندک است. قابل اعتماد بودن اطلاعاتی که بیماران مانیک ارائه میکنند به نحو بارزی قابل اعتماد نیستند. دروغگویی و تقلب در مانیا شایع است و اغلب باعث میشود که بالینگران نامجرب به غلط با آنها برخوردی تحقیرآمیز داشته باشند.
تشخیص افتراقی اختلال افسردگی اساسی تشخیص اختلال خلقی ناشی از یک بیماری طبی عمومی باید مدنظر باشد. اگر نشود سابقه بالینی خوبی بهدست آورد یا اگر به بافتار (context) موقعیت فعلی زندگی بیمار توجه نشود، ممکن است اشتباهاتی در تشخیص روی دهد. نوجوانان ا فسرده را از نظر متونوکلئوز باید آزمایش کرد. بیمارانی را که زیادی چاق با لاغرند، باید از کژکاریهای غده فوقکلیوی و تیرویید مورد آزمایش قرار داد. همجنسگراها، مردان دوجنسگرا، روسپیان و کسانی که از طریق داخل وریدی به سوءمصرف مواد میپردازند، باید از نظر سندروم اکتسابی کمبود ایمنی (ایدز) آزمایش شوند. بیماران مسن را هم باید از نظر ذاتالریهی (پنومونی) ویروسی و سایر بیماریهای طبی ارزیابی کرد. بسیاری از اختلالات عصبی و طبی و بسیاری از داروها میتوانند علایم افسردگی ایجاد کنند.
بسیاری از بیماران مبتلا به اختلال افسردگی نخست با شکایاتی جسمی نزد پزشکان عمومی خود میروند. اکثر علل عضوی اختلالات افسردگی را با سابقه جامع طبی، انجام معاینه کامل جسمی و عصبی، و با آزمایشهای رایج (روتین) خون و ادرار میتوان کشف کرد. در این عملیات تشخیصی (workup) آزمایشهای مربوط به کارکرد تیرویید و فوقکلیوی را نیز باید گنجاند، چون اختلالات این دو دستگاه درونریز هم ممکن است خود را بهصورت اختلالات افسردگی نشان دهد. در اختلال خلقی ناشی از مواد، قاعده معقول سرانگشتی این است که هر دارویی را که بیمار افسرده مصرف میکند، باید عاملی بالقوه در ایجاد اختلال خلقی وی دانست. داروهای قلبی، ضد پرفشاری خون، خوابآور، ضد تشنج، رخوتزا، ضدّروانپریشی، ضدپارکینسونی، ضد درد، ضد باکتری، و ضد سرطان، همگی ارتباطی شایع با علایم افسردگی دارند.
بیماريهای عصبی شایعترین مشکلات عصبی که خود را بهصورت علایم افسردگی نشان میدهد، عبارت است از بیماری پارکینسون، بیماریهای موجب دمانس (ازجمله دمانس نوع آلزایمری)، تشنج، بیماریهای عروقی مغز، و تودهها. حدود پنجاه تا هفتادوپنج درصد افراد مبتلا به بیماری پارکینسون علایم واضحی از اختلال افسردگی دارند و این ربطی به درجهی معلولیت جسمی بیمار، سن او، و مدت بیماریش ندارد، بلکه با نابهنجاریهای یافتشده در آزمایشهای عصب – روانشناسی همبستگی دارد. علایم اختلال افسردگی ممکن است تحتالشعاع علایم حرکتی تقریباً مشابهی که در بیماری پارکینسون وجود دارد، قرار بگیرد و پنهان شود. علایم افسردگی بیمار پارکینسونی اغلب به داروهای ضدافسردگی یا درمان با تشنج الکتریکی (ECT) پاسخ میدهد. تغییرات بین حملهای مربوط به تشنج لوب گیجگاهی بهخصوص اگر کانون تشنج در طرف راست باشد ممکن است شبیه علایم اختلال افسردگی باشد.
افسردگی از عوارض شایع بیماریهای عروقی مغز بهخصوص در عرض دو سال اول پس از سکته است. افسردگی بهدنبال سکتههای قدامی شایعتر از خلفی است و اغلب در هر دو حالت سکتههای قدامی و خلفی به داروهای ضدافسردگی پاسخ میدهد. تودههای ناحیهی دیانسفال و گیجگاهی بسیار محتمل است که با علایم اختلال افسردگی همراه شود. دمانس کاذب معمولاً بالینگر با معاینات بالینی هم میتواند دمانس کاذبی را که مربوط به اختلال افسردگی اساسی است، از دمانس مربوط به یک بیماری- مثلاً آلزایمر- افتراق دهد. علایم شناختی در اختلال افسردگی اساسی بهطور ناگهانی شروع میشو د و با سایر علایم اختلال افسردگی اساسی از قبیل ملامت نفس همراه است. مشکلات شناختی بیمار افسرده ممکن است در طول روز تغییر کند که این امر در دمانس اولیه دیده نمیشود. بیماران افسردهای که مشکلات شناختی دارند، اغلب کوششی برای پاسخ دادن به سؤالات از خود نشان نمیدهند («نمیدانم»)، حال آنکه بیماران دمانسی ممکن است به افسانهسازی بپردازند. و بالاخره، بیماران افسرده را در طول مصاحبه گاهی میتوان با تشویق و ترغیب به یادآوری واداشت، حال آنکه چنین قابلیتی در بیماران دمانسی به هیچوجه وجود ندارد. اختلالات روانی افسردگی میتواند یکی از خصایص تقریباً اختلالات روانی باشد، اما آن دسته از اختلالات روانی باید در تشخیص افتراقی مورد توجه قرار گیرد. سایر اختلالات خلقی بالینگر باید نخست همهی طیف طبقات تشخیصی را که در دسترس است. در نظر بگیرد، سپس به تشخیص نهایی برسد. اول از همه باید اختلال خلقی ناشی از بیماری طبی عمومی و اختلال خلقی ناشی از مواد را رد کند. بعد باید معین کند که آیا بیمار دورههایی از علایم شبهمانیا داشته یا نه؛ این علایم مطرحکنندهی اختلال دوقطبی I (سندرومهای کامل مانیا و افسردگی)، اختلال دوقطبی II (دورههای عودکنندهی افسردگی اساسی همراه با هیپومانیا (یا اختلال سیکلوتایمی (سندرومهای ناقص مانیا و افسردگی) است. اگر علایم بیمارم را ارزیابی کند تا بتواند میان اختلال افسردگی اساسی (سندروم کامل افسردگی بهمدت دو هفته)، اختلال افسردگی فرعی (مینوز) (سندروم ناقص و در عینحال دورهای افسردگی)، اختلال افسردگی عودکنندهی گذرا (سندروم کامل افسردگی، اما در هر دوره بهمدتی کمتر از دو هفته)، و اختلال دیستایمی (سندروم ناقص افسردگی بدون آنکه به وضوح دورهای باشد) افتراق بگذارد. سایر اختلالات روانی اختلالات مرتبط با مواد، اختلالات روانپریشی، اختلالات غذا خوردن، اختلالات سازگاری، اختلالات شبهجسمی، و اختلالات اضطربای، همگی بهطور شایعی با علایم افسردگی همراهاند و در تشخیص افتراقی بیمار دارای علایم افسردگی باید درنظر گر فته شوند. افتراق میان اختلالات اضطرابی دارای علایم افسردگی و اختلالات افسردگی دارای علایم اضطرابی برجسته شاید دشوارترین افتراق باشد. در موارد بسیار دشوار، غیرطبیعی بودن نتیجهی آزمون فرونشانی دگزامتازون، کوتاه بودن REM- نهفتگی در EEG خواب، و منفی بودن نتیجهی آزمون تزریقات لاکتات به نفع تشخیص اختلال افسردگی اساسی است. داغدیدگی غیر عارضهدار گرچه حدود یکسوم از کل کسانی که داغ همسر خود را دیدهاند، مدتی واجد ملاکهای تشخیصی اختلال افسردگی اساسی هم میشوند ولی داغدیدگی غیر عارضهدار را اختلال روانی حساب نمیکنند. البته برخی از بیمارانی که دچار داغدیدگی غیر عارضهدار هستند، بهواقع نهایتاً دچار اختلال افسردگی اساسی خواهند شد. اما این تشخیص را نمیشود گذاشت مگر آنکه سوگ، رفع نشده باشد؛ و افتراق میان ایندو براساس شدت و مدت علایم امکانپذیر است. علایمی که بهطور شایع در اختلال افسردگی اساسیِ حاصل داغدیدگی رفعنشده دیده میشود، عبارت است از: اشتغال خاطر شددی به احساس بیارزشی، فکر خودکشی، احساس اینکه فرد کاری کرده (نه الزاماً قصوری) که باعث مرگ طرف شده، مومیاییگری (حفظ متعلقات متوفی به شکلی کاملاً دستنخورده). و واکنش سالگرد بسیار شدیدی که گاه اقدام به خودکشی هم در آن دیده میشود. در موارد شدیدی افسردگی داغدیدگی اصطلاحاً بیمار دق میکند و نمیتواند بدون فرد متوفی (معمولاً همسر) به زندگیش ادامه دهد. این افراد دچار اختلالات طبی وخیمی هستند. اغلب عملکرد ایمنی آنها تضعیف میشود وضعیت قلب و عروق آنها ناپایدار است. بخصوص در مردان مسن مرگ ممکن است ظرف چند ماه پس از فوت همسر عارض شود. این امر نشان میدهد از لحاظ بالینی محروم کردن افراد دچار سوگهای شدید از داروهای ضدافسردگی عاقلانه نیست. زن بیوه 75 سالهای را دخترش بهدلیل بیخوابی شدید و از دست دادن علاقه به امور روزمره جهت درمان آورده بود. علایم بیمار یک سال پیش و بهدنبال مرگ همسرش شروع شده بود. او 3-2 ماه اول سرآسیمه بود و پس از آن «در سکون مطلق» فرو رفت، نمیخواست از رختخواب بیرون بیاید، نمیخواست هیچکاری بکند و نمیخواست بیرون برود». طبق اظهارات دخترش بیمار در سن 21 سالگی ازدواج کرده بود، دارای چهار فرزند بود و تا زمان مرگ همسرش بر اثر حمله قلبی خانهدار بود. سابقه روانپزشکی وی نکته مهمی نداشت و مشخصه شخصیت پیشمرضی وی صفات وسواسی بود. در روز مصاحبه بیمار لباس سیاه بر تن داشت. تا حدودی حرکات و گفتارش کند بود و گاهی در حین مصاحبه هق هق گریه میکرد و میگفت: «من همهجا دنبال او میگردم… اما پیدایش نمیکنم». وقتی درمورد زندگی سؤال شد پاسخ داد: «همهچیز را تیره و تار میبینم» هرچند بیمار اظهار میکرد علاقهای به غذا ندارد اما بهنظر نمیرسید که به میزان قابل توجهی وزن کم کرده باشد. نتیجه آزمون فرونشانی دگزامتازون mg/dL 18 بود. بیمار مراقبت روانپزشکی را نپذیرفت و اظهار داشت: «ترجیح میدهم به شوهرم ملحق شوم تا اینکه خوب شوم». عقاید مذهبیش در حدی بود که به وی اجازه خودکشی نمیداد اما احساس میکرد با امتناع از درمان «دق خواهم کرد… تسکین من در مرگ و اتحاد مجدد با شوهرم است». اسکیزوفرنی مطالب بسیاری درمورد دشواری بالینی تفکیک دورهی مانیا از اسکیزوفرنی منتشر شده است. تشخیص افتراقی میان این دو گرچه دشوار، اما براساس چند رهنمود بالینی امکانپذیر است. بگو و بخند، انبساط خاطر، و مسری بودن خلق در دورههای مانیا بسیار شایعتر از اسکیزوفرنی است. ترکیبی از خلق شیدا، تکلم سریع یا پرفشار، و پرفعالیتی، به مقدار زیادی بهنفع تشخیص دورهی مانیا است. شروع دورهی مانیا اغلب سریع است و طوری است که بهنظر میرسد تغییر واضحی در رفتار بیمار حادث شده است. در خانواده نیمی از کل بیماران مبتلا به اختلال دوقطبی I. سابقه اختلال خلقی وجود دارد. خصایص کاتاتونی ممکن است مرحلهی افسردگی اختلال دوقطبی I باشد. بالینگر بههنگام ارزیابی بیماران کاتاتونیک باید بهدقت سابقه آنها را از نظر دورههای مانیا یا افسردگی و نیز سابقه خانوادگی آنها را از نظر اختلالات خلقی بررسی کند. در اقلیتهای قومی (بهویژه در سیاهان و اسپانیاییتبارها) علایم مانیا اغلب به غلط علایم اسکیزوفرنی تشخیص داده میشود. بیماریهای طبی برعکس علایم افسردگی که تقریباً در تمام اختلالات روانپزشکی دیده میشود، علایم مانیا (شیدایی) متمایزتر است، ولی همینها هم براثر طیف وسیعی از بیماریهای داخلی و عصبی و نیز طیف وسیعی از مواد ایجاد میشود. درما با داروهای ضدافسردگی هم میتواند سبب بروز مانیا در برخی بیماران شود. اختلال دوقطبی I اگر بیمار دچار اختلال دوقطبی I دورهی افسردگی پیدا کند، تشخیصهای افتراقی همانهایی خواهد بود که درمورد بیمار دچار اختلال افسردگی اساسی مطرح بود. اما اگر بیمار مانیک باشد، تشخیصهای افتراقش عبارت است از اختلال دو قطبی I، اختلال دوقطبی II، اختلال سیکلوتایمی، اختلال خلقی ناشی از بیماری طبی عمومی، و اختلال خلقی ناشی از مواد، از تشخیصهای بسیار مهم درمورد علایم مانیا، اختلالات شخصیت مرزی، خودشیفته، نمایشی، و ضد اجتماعی است.

اختلال دوقطبی II در تشخیص افتراقی بیمارانی که از نظر اختلالات خلقی ارزیابی میشوند، سایر اختلالات خلقی، اختلالات روانپریشی، و اختلال شخصیت مرزی را با هم باید گنجاند. افتراق اختلال افسردگی اساسی از اختلال دوقطبی I از یک سو، و از اختلال دوقطبی II از دیگر سو، مبتنی بر ارزیابی بالینی دورههای شبهمانیا است. سلامت خلق در بیماری که مدتها افسرده بوده، نباید یا دورهی مانیا یا هیپومانیا اشتباه شود. زندگی بیماران دچار اختلال شخصیت مرزی بهدلیل تعدد دورههایی با علایم چشمگیر خلقی اغلب بهشدت متلاشی است و از این نظر به زندگی بیماران دچار اختلال دوقطبی II شبیه است. مقایسه اختلال افسردگی اساسی و اختلال دوقطبی یکی از چالشهای عمده در کار بالینی پاسخ به این پرسش است که آیا بیمار دچار اختلال افسردگی اساسی است یا اختلال دوقطبی؟ مطالعات نشان دادهاند که اختلال دوقطبی نهتنها با اختلالات شخصیت، مصرف مواد و اختلالات اسکیزوفرنی بلکه گاهی با اختلالات افسردگی و اضطرابی هم اشتباه میشود. برخی ویژگیها- بخصوص اگر باهم بروز کنند- پیش بینیکننده اختلال دوقطبی هستند. شاخصهای وسیعتر دوقطبی بودن شامل موارد زیر است؛ هیچیک از این موارد بهتنهایی اثباتکننده تشخیص اختلال دوقطبی نیستند اما در صورت وجود آنها بایستی به فکر تشخیص اختلال دوقطبی بود: افسردگی سراسیمه، افسردگی چرخهای، اختلال دورهای خواب یا تلفیقی از اینها؛ افسردگی مقاوم به درمان (مقاوم به سه خانواده متفاوت داروهای ضدافسردگی)؛ افسردگی در کسی که حرفه برونگرا، تکانشگری دورهای نظیر قماربازی، سوءرفتار جنسی و عشق مسافرت دارد و یا بهطور دورهای دچار تحریکپذیری بحرانهای خودکشی یا هردو میشود؛ افسردگی همراه با اختلالات شخصیت آشفته و دمدمی (Erratic). سیر و پیشآگهی در مطالعات بسیاری که در مورد سیر و پیشآگهی اختلالات خلقی صورت گرفته است، به این نتیجهی کلی رسیدهاند که سیر اختلالات خلقی عمدتاً طولانی است و بیماران عمدتاً دچار عود خواهند شد. با اینکه اختلالات خلقی برخلاف اسکیزوفرنی اغلب خوشخیم بهنظر میرسند، اما عوارض بسیار شدیدی بر بیمار مبتلا وارد میکنند. اختلال افسردگی اساسی سیر شروع حدود پنجاه درصد از بیمارانی که دچار نخستین دورهی اختلال افسردگی اساسیاند پیش از آنکه این دورهی اول هم شناسایی شود، علایم چشمگیری از افسردگی داشتهاند. بنابراین اگر علایم اولیه افسردگی هرچه زودتر شناسایی و درمان شود، ممکن است از پیدایش یک دورهی تمامعیار افسردگی پیشگیری شود. بیماران دچار اختلال افسردگی اساسی جز اینکه ممکن است در گذشته چنین علایمی داشته باشند معمولاً هیچ اختلال شخصیتی در دورهی پیشفرضی ندارند. نخستین دورهی افسردگی تقریباً در پنجاه درصد از بیماران، پیش از چهل سالگی روی میدهد، و اگر دیرتر شروع شود با فقدان سابقه خانوادگی اختلالات خلقی، اختلال شخصیت ضداجتماعی، و سوءمصرف الکل همراهی دارد. مدت دورهی افسردگی بدون درمان شش تا سیزده ماه و با درمان در اکثر اوقات حدود سه ماه طول میکشد. قطع داروهای ضدافسردگی پیش از پایان این سه ماه تقریباً همیشه منجر به بازگشت علایم افسردگی خواهد شد. با پیشرفت سیر اختلال، عمدتاً دورههایی بیشتر و طولانیتر به بیمار عارض خواهند شد. تعداد متوسط دورهها در یک دورهی بیست ساله پنج یا شش دوره است. پیدایش دورههای مانیا (شیدایی) حدود پنج تا ده درصد از بیمارانی که در ابتدا شخصیتشان اختلال افسردگی اساسی است، شش تا ده سال پس از نخستین دورهی افسردگی دچار دورهی مانیا میشوند. سن متوسط این تغییر سیودو سالگی است و اغلب پس از دو تا چهار دورهی افسردگی پیدا میشود. برخی از بالینگران گزارش دادهاند که مشخصههای افسردگی بیمارانی که بعدها در طبقه بیماران مبتلا به اختلال دوقطبی I قرار میگیرند، اغلب عبارت است از پرخوابی، کندی روانی- حرکتی، علایم روانپریشی، سابقهی دورههای پسازایمانی، سابقه اختلال دوقطبی I در خانواده، و سابقه پیدایش هیپومانیا بهدنبال مصرف داروهای ضدافسردگی؛ البته این دادهها همخوانی ندارند و محل مناقشهاند.
پیشآگهی اختلال افسردگی اساسی، اختلال خوشخیمی نیست. عمدتاً مزمن است و بیماران خیلی از اوقات دچار عود میشوند. احتمال بهبود بیمارانی که بهدلیل اولین دورهی افسردگی اساسی بستری میشوند، حدود پنجاه درصد در عرض یک سال است. درصد بیمارانی که پس از بستری شدن بهبود مییابند، بهمرور زمان و با افزایش تعداد دفعات بستری شدن کم میشود. بسیاری از این بیما رانِ بهبودنیافته دچار اختلال دیستایمی خواهند بود. حدود بیستوپنج درصد از بیماران در عرض شش ماه اول، حدود سی تا پنجاه درصد از آنها در عرض دو سال اول، و حدود پنجاه تا هفتادوپنج درصد از آنها در عرض پنج سال اول پس از ترخیص از بیمارستان دچار عود میشوند. در بیمارانی که به درمان پیشگیرانه دارویی ادامه میدهند و نیز در بیمارانی که تنها یک یا دو دورهی افسردگی داشتهاند، میزان عود خیلی کمتر از ارقام مذکور است. درمجموع، هرچه تعداد دورههای افسرگی بیمار بیشتر میشود، فاصلهی زمانی بین دورهها، کمتر، و شدت هر دوره بیشتر میشود. شاخصهای پیشآگهی در مطالعات بسیاری به شناسایی شاخصهای نشاندهندهی پیشآگهی خوب و نیز بد در سیر اختلال افسردگی اساسی مبادرت شده است. خفیف بودن دورهها، نبود علایم روانپریشی، و کوتاه بودن مدت بستری، همگی دال بر پیشآگهی خوب است. شاخصهای روانی- اجتماعی سیر خوب عبارت است از سابقهی روابط دوستانه ی محکم در دوران نوجوانی، یا ثبات بودن کارکرد خانواده، و کارکرد اجتماعی کلاً باثبات فرد در عرض پنج سالِ پیش از بیماری. دیگر نشانههای پیشآگهی خوب، فقدان اختلال روانپزشکی دیگری همزمان با اختلال افسردگی اساسی، فقدان اختلال شخصیت، سابقهی حداکثر یک بار بستری بهدلیل اختلال افسردگی اساسی، و بالا بودن سن شروع است. از طرف دیگر، وجود اختلال دیستایمی بهطور همزمان سوءمصرف الکل و سایر مواد، علایم اختلال اضطرابي، و سابقهی پیش ازیک دورهی افسردگی، احتمال پیشآگهی بد را افزایش میدهد.
سیر درازمدت بیماری در مردان بیش از زنان ممکن است مختل باشد. اختلال دوقطبی I سیر سیر طبیعی اختلال دوقطبی I به گونهای است که رسم نموداری از اختلال بیمار و روزآمد کردن این نمودار به موازات پیشرفتِ درمان اغلب مفید خواهد بود. هیچ صفت شخصیت شناختهشدهای مشخصاً با اختلال دوقطبی I ملازمت ندارد، جر آنکه گاهی بهطور گذشتهنگر در بیماران مبتلا به اختلال دوقطبی I وجود اختلال سیکلوتایمی تشخیص داده شده است. اختلال دوقطبی I در بیشتر موارد با افسردگی شروع میشود (هفتاد و پنج درصد از موارد در زنان و شصت و هفت درصد در مردان) و عودکننده است. اکثر بیماران، هم دورههای مانیا پیدا میکنند و هم دورههای افسردگی، اما ده تا بیست درصد از بیماران تنها دورههای مانیا پیدا میشود. دورههای مانیا نوعاً بهسرعت (در عرض چند ساعت یا چند روز) شروع میشود، ولی بعد تدریجاً در عرض چند هفته شکل کامل خود را پیدا میکند. هر دورهی مانیا درصورتی که درمان نشود، حدود سه ماه طول میکشد. لذا بالینگر پیش از این مدت نباید داروها را قطع کند. نود درصد بیمارانی که یک دورهی منفرد مانیا را تجربه کردهاند احتمالاً به دورهی دیگری نیز دچار خواهند شد. با پیشرفت بیماری فاصلهی زمانی بین دورهها اغلب کم میشود. اما بعد از تقریباً پنج دوره، فرجهی (interval) بین دورهها اغلب در حد شش تا نُه ماه ثابت میماند. پنج تا پانزده درصد از افراد مبتلا به اختلال دوقطبی در طول یک سال حداقل به چهار دوره دچار میشوند که تحت عنوان تندچرخ طبقهبندی میگردند. اختلال دوقطبی I در کودکان و سالخوردگان اختلال دوقطبی I، هم افراد خردسال را میتواند مبتلا سازد و هم افراد سالخورده را. میزان بروز اختلال دوقطبی I در کودکان و نوجوانان حدود یک درصد است و حتی در هشت سالگی هم ممکن است این اختلال شروع شود. تشخیصهای غلط شایع، اسکیزوفرنی و اختلال نافرمانی مقابلهجویانه است.
اختلال دوقطبی I اگر اینطور زود شروع شده باشد، پیشآگهی بدی دارد. علایم مانیا در افراد مسن نیز شایع است و البته علل بسیار زیادی ممکن است بهوجود آمده باشد، از جمله بیماریهای طبی غیر روانپزشکی، دمانس، دلیریوم، و اختلال دوقطبی I. دادههای موجود حکایت از آن دارد که شروع اختلال دوقطبی I واقعی در سالخوردگی نسبتاً غیر شایع است. پیشآگهی پیشآگهی بیماران دچار اختلال دوقطبی I بدتر از بیماران مبتلا به اختلال افسردگی اساسی است. حدود چهل تا پنجاه درصد از بیماران مبتلا به اختلال دوقطبی I در عرض دو سال پس از دورهی نخست ممکن است دچار دومین دورهی مانیا شوند. پیشگیری با لیتیوم سیر و پیشآگهی اختلال دوقطبی I را بهبود میبخشد، اما با لیتیوم شاید تنها پنجاه تا شصت درصد از بیماران بتوانند بهطور چشمگیری علایم خود را مهار کنند. در یک پیگیری چهارساله درمورد بیماران دچار اختلال دوقطبی I معلوم شد که وضعیت شغلی بد در دوران پیشمرضی، وابستگی به الکل، خصایص روانپریشانه، خصایص افسرگی، وجود خصایص افسردگی در فرجهی بین دورهها، و جنسیت مذکر، همگی عواملی است به نفع پیشآگهی بد. کوتاه بودن مدت دورههای مانیا، بالا بودن سن شروع، کم بودن افکار خودکشی، و کم بودن مشکلات روانپزشکی یا طبی همزمان، به نفع پیشآگهی خوب است. تقریباً در هفت درصد از کل بیماران مبتلا به اختلال دوقطبی I علایم عود نمیکند، در چهل و پنج درصد از بیماران بیش از یک دوره روی میهد، و در چهل درصد از موارد اختلال بهشکل مزمن درمیآید، بیمار ممکن است دو تا سی دورهی مانیا پیدا کند، ولی تعداد متوسط آن حدود نه دوره است. حدود چهل درصد از کل بیماران بیش از دوره خواهند داشت. در پیگیری درازمدت معلوم شده که پانزده درصد از کل بیماران مبتلا به اختلال دوقطبی I وضع خوبی داشتهاند، چهل و پنج درصد با اینکه در وضع خوبی بهسر میبردهاند بهکرات عود پیدا کردهاند، سی درصد در فروکشی ناقص بودهاند، و ده درصد نیز بهطور مزمن بیمار بودهاند. در یکسوم از کل بیماران مبتلا به اختلال دوقطبی I علایمی مزمن و نیز شواهدی از افول چشمگیر اجتماعی مشهور است.

اختلال دوقطبی II مطالعه درمورد سیر و پیشآگهی اختلال دوقطبی II بهتازگی شروع شده است، اما دادههای مقدماتی حاکی از آن است که این تشخیص در طول زمان ثابت میماند، بهطوری که اگر کسی دار اختلال دوقطبی II تشخیص داده شده با شد، به احتمال زیاد تا پنج سال بعد هم همان تشخیص را خواهد داشت.
این دادهها نشان میدهند که اختلال دوقطبی II بیماری مزمنی است و راهبردهای درمانی درازمدتی را باید برایش درنظر داشت. درمان در مردان بیماران دچار اختلالات خلقی چند هدف را باید دنبال کرد. اولاً باید کاری کرد که بیمار حتماً خطرناک نباشد، ثانیاً بیمار باید مور ارزیابی کامل تشخیصی قرار گیرد. ثالثاً برنامهای را برای درمان باید شروع کرد که نهتنها به علایم فوری بیمار بپردازد، بلکه سلامت و آسودگی وی را در آینده نیز درنظر داشته باشد. امروزه بر دارودرمانی و رواندرمانیای تأکید میشود که مختص فرد بیمار طراحی شده باشد، اما وقایع پراسترس زندگی نیز به افزایش میزان عود بیماری در افراد مبتلا به اختلالات خلقی ربط دارد.
بنابراین درمان باید تعداد و شدت عوامل استرسزا را نیز در زندگی بیمار کاهش دهد. در کل، درمان اختلالات خلقی برای روانپزشک پاداشبخش است. امروزه، هم برای دورههای مانیا و هم برای دورههای افسردگی درمانهای ویژهای فراهم شده است و دادههای موجود حاکی از آن است که درمان پیشگیرانه هم مؤثر است. از آنجا که هر دوره پیشآگهی خوبی دارد، هم بیمار و هم خانوادهاش از اظهارات خوشبینانهی پزشک استقبال میکنند، ولو نتایج اولیه درمان رضایتبخش نباشد. اما اختلالات خلقی، مزمن است و باید به بیمار و خانواده اش در مورد راهبردهای درمانی بعدی هم گوشزد کرد. بستری کردن نخستین و حیاتیترین تصمیمی که پزشک باید بگیرد، این است که آیا بیمار را بستری کند یا بهصورت سرپایی درمان کند. ضرورتهای واضح بستری کردن عبارت است از لزوم انجام اعمال تشخیصی، وجود خطر خودکشی یا آدمکشی، و کاهش واضح توانایی بیمار در کسب غذا و داشتن سرپناه. اگر بیمار سابقهی پیشرفت سریع علایم را داشته باشد و نیز درصورتی که نظامهای حمایتی معمول بیمار متلاشی شده باشد، دو ضرورت دیگر برای بستری کردن مطرح میشود. افسردگی خفیف و هیپومانیا را شاید بتوان با آسودگی خاطر در مطب درمان کرد، به شرط آنکه پزشک مرتباً بیمار را ارزیابی کند. مختل شدن قضاوت، کاهش وزن، یا بیخوابی، آن دسته از نشانههای بالینی است که باید حتیالمقدور کم باشد. نظام حمایتی بیمار باید قوی باشد، یعنی نه زیادی مداخلهگر باشد و نه بیمار را به حال خودش رها کرده باشد. هرگونه تغییر منفی در علایم یا رفتار بیمار و یا در موضع و نگرش نظام حمایتیاش ممکن است برای بستری کردن بیمار کافی باشد. بیماران دچار اختلالات خلقی اغلب تمایلی به بستری شدن ندارند، لذا ممکن است لازم باشد برخلاف میل و ارادهشان اقدام شد. بیماران دچار اختلال افسردگی اساسی بهدلی کندی تفکرشان، جهانبینی (weltanschauung) منفی یا دیدگاه منفیای که نسبت به جهان دارند، و بهخاطر نومیدیشان، اغلب قادر به تصمیمگیری نیستند.
بیماران مانیک نیز اغلب چنان بصیرت خود را درمورد اختلالشان از دست دادهاند که بستری کردن به نظرشان مطلقاً بیهوده میآید. درمانهای روانی- اجتماعی اکثر مطالعات حاکی از آن است که ترکیب رواندرمانی و دارودرمانی مؤثر ترین درمان برای اختلال افسردگی اساسی است و اعتقاد اکثر بالینگران و پژوهندگان نیز همین است، اما برخی دادهها بر نظر دیگری دلالت دارد. یعنی حاکی از آن است که لااقل در بیمارانی که دورههای افسردگی اساسی خفیفی دارند، دارودرمانی و رواندرمانی، هرکدام بهتنهایی هم مؤثر است و استفادهی مرتب از درمان ترکیبی باعث افزایش هزینه درمان و قرارگرفتن بیمار در معرض عوارض غیرضروری میگردد. اثربخشی سه نوع رواندرمانی کوتاهمدت یعنی شناخت درمانی. درمان بین فردی، و رفتار درمانی را در درمان اختلال افسردگی اساسی بررسی کردهاند. رواندرمانی مبتنی بر روانکاوی هم با اینکه اثربخشیاش در اختلال افسردگی روانکاوی هم با اینکه اثربخشیاش در اختلال افسردگی اساسی چندان بررسی نشده است، مدتهاست که در اختلالات افسردگی بهکار میرود و حتی برای بیماری از بالیگران به روش اصلی درمان بدل شده است. آنچه این سه اسلوب رواندرمانی کوتاهمدت را از رویکرد روانکاوانه افتراق میدهد، نقش فعال و هدایتگران درمانگر. روشن و واضح بودن اهداف این درمانها، و پایانپذیر و کوتاه مدت بودن آنهاست. گرچه نظریه روانپویشی افسردگی کمتر از برخی اشکال دیگر رواندرمانی خود پژوهش واقع شده است، شواهد ر و به تزاید مؤید اثربخش بودن درمان روانپویشی است.

مرکز نگهداری بیماران دو قطبی
در یک کارآزمایی تصادفیشدهی کنترلشده که درمان روانپویشی را با درمانشناختی رفتاری مقایسه میکرد، معلوم شد که پیامد درمان بیماران افسرده با این دو روش هیچ فرقی با هم ندارند. در «پژوهش جمعی NMH (مؤسسهی ملی بهداشت روان) دربارهی درمان افسردگی» معلوم شده که پاسخ به انواع و اقسام درمانها را میتوان براساس این عوامل پیشبینی کرد: وجود مختصری کژکاری شناختی دلالت بر پاسخ خوب به رفتاردرمانی شناختی و دارودرمانی دارد؛ وجود کژکاری شدید شغلی بر پاسخ خوب به دارودرمانی دلالت دارد؛ و بالا بودن شدت افسردگی، حکایت از پاسخ خوب به ترکیب درمان بین فردی با دارودرمانی میکند. شناختدرمانی شناختدرمانی که به ابتکار «آرونبک» پیدا شده است، بر تحریفات شناختیای تأکید میکند که وی معتقد است در اختلال افسردگی اساسی وجود دارد این تحریفات عبارت است از توجه انتخابی به جنبههای منفی وقایع، و پیامد هرچیز را با نتیجهگیریهای غیرواقعبینانهای بد و وخیم دانستن. مثلاً بیاحساسی (آپاتی) و کمبود انرژی. از انتظار شکستی ناشی میشود که بیمار در همهی زمینهها دارد. هدف شناختدرمانی آن است که با کمک به بیمار در شناسایی و آزمودن این شناختهای منفی، دورههای افسردگیاش را تسکین و تخفیف دهد؛ از عود آنها پیشگیری کند؛ راههای دیگری برای اندیشیدن پیدا کند که انعطافپذیر و مثبت باشند؛ و سرانجام واکنشهای جدید شناختی و رفتاری را تمرین کند. مطالعات نشان دادهاند که شناختدرمانی در درمان اختلال افسردگی اساسی موثرتر است؛ در اکثر این مطالعات معلوم شده که اثربخشی شناختدرمانی با دارودرمانی مساوی است؛ عوارض آن کمتر از دارودرمانی است؛ و در پیگیری هم نتایجی بهتر از دارودرمانی داشته است.
در برخی از مطالعاتی که به بهترین وجهی نظارت شده، نشان داده شده است که ترکیب شناختدرمانی و دارودرمانی مؤثرتر از هر یک بهتنهایی است، اما این اثر افزایشی در سایر مطالعات دیده نشده است. لااقل در یک مطالعه یعنی در «پژوهش جمعی NMH دربارهی درمان افسردگی» معلوم شده که دارودرمانی، چه به تنهایی و چه همراه با رواندرمان. درمان انتخابی بیماران مبتلا به اختلال افسردگی اساسی شدید میباشد. درمان بینفردی در درمان بین فردی، که «جرالد کلرمن» مبدع آن بود، بر یکی دو مشکل بینفردی فعلی بیمار تأکید میشود؛ این نوع درمان بر دو فرض مبتنی است: اولاً مشکلات بین فردی فعلی بیمار احتمالاً ریشه در کژکاریهای روابط دوران کودکی او دارند؛ ثانیاً این مشکلات احتمالاً در تسریع و دوام علایم افسردگی فعلی بیمار نیز نقشی دارند. کارآزماییهای کنترلشده، حاکی از آن بوده که درمان بینفردی درمان مؤثری برای اختلال افسردگی اساسی است و طبیعتاً بهویژه در رفع مشکلات بینفردی کمک کننده است. برخی مطالعات حاکی از آن است که اگر روان درمانی بهتنهایی روش انتخابی برای درمان باشد، درمان بین فردی مؤثرترین اسلوب رواندرمانی برای دورههای شدید افسردگی اساسی است. برنامهی دوران بینفردی معمولاً از دوازده تا شانزده جلسه هفتگی تشکیل شده است. مشخصهی این شیوه، رویکرد فعال درمانی است. در این نوع درمان به پدیدههای درونروانی نظیر سازوکارهای دفاعی و تعارضهای درونی پرداخته نمیشود. به رفتارهای مشخص و معینی از قبیل فقدان جرأتمندی (assertiveness)، مختل بودن مهارتهای اجتماعی، و تفکر تحریفشده میتوان پرداخت، آن هم فقط در بافتار اهمیت و اثری که در روابط بینفردی بیمار دارند. رفتار درمانی رفتار درمانی بر این فرضیه مبتنی است که الگوهای غیرانطباقی رفتار موجب میشود که فرد از اجتماع، بازخورد مثبت چندانی نگیرد و حتی صریحاً طرد شود. در حین درمان با پرداختن به رفتارهای غیرانطباقی بیمار، او یاد میگیرد که در جهان بهگونهای عمل کند که از تقویت مثبت برخوردار شود.
رفتاردرمانی را برای اختلال افسردگی اساسی هنوز بهقدر کافی در مطالعات کنترلشده بررسی نکردهاند، اما درمانهای فردی و گروهی بررسی شده است. دادههای فعلی حاکی از آن است که رفتاردرمانی، اسلوب مؤثری در درمان اختلال افسردگی اساسی است. درمان مبتنی بر روانکاوی رویکرد روانکاوانه به اختلالات خلقی، مبتنی بر نظریههای روانکاوانهای است که درمورد افسردگی و مانیا وجود دارد. هدف رواندرمانی روانکاوانه تغییر منش یا ساختار شخصیت بیمار است نه فقط تسکین و تخفیف علایم. افزایش اعتماد بیمار در روابط بینفردی، احساس صمیمیت، مکانیسمهای مدارا، قابلیت در سوگ نشستن، و قدرت برخوردار شدن از طیف وسیعی از حالات روحی و هیجانی، برخی از اهداف درمان روانکاوانه است. این نوع درمان اغلب مستلزم آن است که بیمار در سیر درمان که ممکن است چندین سال ادامه داشته باشد، دورههایی از رنج و اضطراب افزایشیافته را تجربه کند. خانواده درمانی خانوادهدرمانی را در کل، درمانی اصلی برای اختلال افسردگی اساسی نمیدانند، اما شواهد روزافزون حاکی از آن است که اگر به بیمار دچار اختلالات خلقی کمک شود که استرسهایش را کم کند و بتواند با آنها مدارا کند، شاید کمتر عود کند. خانوادهدرمانی زمانی توصیه میشود که اختلال افسردگی اساسی، روابط بیمار با همسرش را یا کارکرد خانوادهی بیمار را بهخاطر انداخته و یا موقعیت خانواده بهگونهای است که ایجاد اختلال خلقی یا ادامه یافتن آن کمک میکند. در خانوادهدرمانی نقش بیمار مبتلا به اختلال خلقی در سلامت روانی کل خانواده، و نیز نقش کل خانواده در تداوم یافتن علایم بیمار بررسی میشود. میزان طلاق در بیماران دچار اختلالات خلقی زیاد است و حدود پنجاه درصد از کل همسران اینگونه افراد میگویند اگر میدانستند وی نهایتاً به یک اختلال خلقی دچار میشود، با او ازدواج نمیکردند یا از او بچهدار نمیشدند. تحریک عصب واگ در چندین مطالعه درمان صرع، تحریک آزمایش عصب واگ سبب بهبود خلق بیماران شده است. این یافته منجر به استفاده از یک وسیله الکترونیکی جهت تحریک عصب واگ چپ (VNS) شده است و این وسیله شبیه ضربان سازهای قلبی در پوست کاشته میشود.
مطالعات مقدماتی حاکی است تعدادی از بیماران مبتلا به اختلال افسردگی اساسی عودکننده با روش VNS وارد حالت فروکش شدهاند. مکانیسم اثر VNS در بهبود افسردگی معلوم نیست. عصب واگ به دستگاه عصبی رودهای میپیوندد و در صورت تحریک سبب آزاد شدن پپتیدهایی میشود که نقش عصب- رسانهای (نوروترانسمیتری) دارند. در حال حاضر کارآزماییهای بالینی وسیعی برای تعیین اثربخشی VNS در دست انجام است. تحرک مغناطیسی تراجمجمهای تحریک مغناطیسی تراجمجمهای (TMS ) از نظر درمان افسردگی نویدبخش بوده است. در این روش از تکانههای بسیار کوتاه انرژی مغناطیسی برای تحریک سلولهای عصبی در مغز استفاده میشود. TMS بهخصوص در درمان افسردگی بزرگسالانی کاربرد دارد که با درمان دارویی ضد افسردگی قبلی حداقل دوز و مدت مؤثر در اپیزود فعلی و یا بالاتر از آن بهبود رضایتبخشی حاصل نشده است. تحریک مغناطیسی تراجمجمهای مکرر (TMS) در مناطق مشخص از قشر مخ تحریک الکتریکی کانونی ثانوی ایجاد میشود. در این روش تشنج ایجاد نمیشود، نیازی به بیهوشی نیست و عوارض جابی چندانی ندارد و با عوارض شناختی همراه نیست. در TMS بیماران نیاز به بيهوشی یا تجویز رخوتزا ندارند و در طول مداخله بیدار و هوشیارند. این روش به صورت سرپایی و به مدت 40 دقیقه توسط روانپزشک و در مطب روانپزشکی انجام میشود. در زمان معمولاً هر روز به مدت 4 تا 6 هفته انجام میشود. شایعترین عارضه مربوط به درمان درد یا ناراحتی پوستی جمجمه بوده است. درمان TMS در بیماران دارای ابزارهای فلزی کاشته شده یا اشباء فلزی غیرقابل خارج کردن در سر ممنوع است. محرومیت خواب مشخصهی اختلالات خلقی خواب است. مشخصهی مانیا کاهش نیاز به خواب است. اما افسردگی ممکن است با پرخوابی یا بیخوابی همراه باشد. در بیماران دچار اختلالات دوقطبی I محرومیت خواب میتواند سبب بروز مانیا شود و در افراد دچار اختلال یکقطبی موقتاً افسردگی را تخفیف میدهد. حدود 60 درصد بیماران دچار اختلال افسردگی از محرومیت کلی خواب سود میبرند اما این اثرگذرا است. نتایج مثبت محرومیت خواب معمولاً تا خواب شبانهی بعدی از بین میروند. در تلاش برای دستیابی به پاسخ پایدارتر به محرومیت خواب راهبردهای متعددی بهکار رفته است. در یکی از این روشها بیمار را بهطور متوالی تحت محرومیت خواب قرار میدهند و بیمار در فواصل 1 یا 2 روزه مابین دورههای محرومیت خواب، خواب معمول خود را خواهد داشت. این روش اثرات ضدافسردگی پایداری ندارد زیرا افسردگی معمولاً با چرخههای خواب معمول باز میگردد. روش دیگری که بهکار میرود این است که بیمار هرشب با تأخیر فاز بخوابد که محرومیت نسبی خواب نام دارد. در این روش بیمار هرشب از ساعت 2 بامداد تا 10 شب بیدار میماند. محرومیت نسبی خواب در 50 درصد بیماران در روز بعد اثرات ضدافسردگی دارد اما این اثر بهمرور زمان کم میشود. البته در برخی گزارشها از محرومیت نسبی متوالی خواب به نحو موفقیتآمیزی برای درمان بیخوابی همراه با افسردگی استفاده شود، روش سوم و احتمالاً مؤثرترین روش، تلفیقی از محرومیت از خواب و درمان دارویی افسردگی است. تعدادی از مطالعات حاکی از آن است که محرومیت کلی و نسبی خواب و بهدنبال آن درمان بلافاصله با داروهای ضدافسردگی یا لیتیوم (Eskaltith) سبب پایداری اثرات ضدافسردگی محرومیت خواب میشود. همچنین گزارشهای متعددی نشان میدهد که محرومیت از خواب سبب تسریع در ظهور اثرات داروهای ضدافسردگی ازجمله فلوکستین (Prozac) و نورتریپتیلین (Pamelor, Aventyl) میشود. مشخص شده که محرومیت خواب میتواند سبب بهبود ملال پیش از قاعدگی هم شود. اختلال ملال پیش از قاعدگی که در DSM-5 بهعنوان یک اختلال افسردگی طبقهبندی شده به تفصیل در بخش 1/26، روانپزشکی و طب تولیدمثل توضیح داده شده است. نوردرمانی نوردرمانی در سال 1984 برای درمان SAD (اختلال خلقی همراه با الگوی فصلی) ارائه شد.
در این اختلال نوعاً با کاهش طول روز در پاییز و زمستان بیمار دچار افسردگی میشود. 75 درصد بیماران دچار افسردگی فصلی را زنان تشکیل میدهند و میانگین سن بروز این اختلال 40 سالگی است. بیماران بهندرت در سنین بالای 55 سالگی با اختلال عاطفی فصلی مراجعه میکنند. در نوردرمانی معمولاً بیمار در معرض نور درخشان با شدت 1500 تا 10.000 لوکس یا بیشتر قرار داده میشود و معمولاً ممنبع نور در یک جعبه نوری است که بر روی میز یا نیمکت قرار داده میشود. بیمار روزانه 2-1 ساعت پیش از غروب روبهروی جعبه قرار میگیرند هرچند در برخی بیماران مواجهه با نور پس از تاریک شدن هوا هم مفید است. برخی کارخانههای کلاههای نورانی تولید کردهاند که منبع نورانی آنها در لبه کلاه قرار دارد. این کلاهها قابل حمل هستند، اما مطالعات کنترل شده اخیر کاربرد این نوع نوردرمانی را زیر سؤال بردهاند. کارآزماییهای مزبور نوعاً یک هفته طول کشیدهاند اما درمانهای طولانیتر ممکن است با پاسخهای بیشتری همراه باشند. نوردرمانی معمولاً بهخوبی تحمل میشود. منابع نورانی جدیدتر نورهای با شدت پایینتر دارند و به فیلترهایی مجهز شدهاند؛ بیماران آموزش میبینند که مستقیماً به منبع نور نگاه کنند. نوردرمانی مانند هر درمان ضدافسردگی دیگر در موارد نادر میتواند با تغییر افسردگی به مانیا یا هیپومانیا همراه باشد. علاوه بر افسردگی فصلی کاربرد عمده دیگر نوردرمانی اختلالات خواب است. نوردرمانی برای کاهش تحریکپذیری و افت عملکرد همراه با نوبت کاری بهکار رفته است. گزارش شده که اختلالات خواب در سالمندان توسط مواجهه با نور درخشان در طول روز بهبود یافته است. به همین ترتیب برخی شواهد حاکی است که پدیده تأخیر جت ممکن است به نوردرمانی پاسخ دهد. یافتههای مقدماتی حاکی از آن است که برخی بیماران دچار OCD با نوسان فصلی ممکن است از نوردرمانی سود ببرند. دارودرمانی پس از اثبات تشخیص میتوان یک برنامه درمان دارویی را تدوین نمود. تشخیص صحیح اهمیت اساسی دارد زیرا اختلالات طیف دوقطبی و یکقطبی نیازمند رژیمهای درمانی متفاوتی هستند. هدف درمان دارویی رفع علایم است و نه صرفاً کاهش آنها. بیمارانی که علایم باقیهای دارند برخلاف کسانی که وارد حالت فروکش کامل شدهاند در معرض خطر عود یا بازگشت دورههای خلقی و تداوم تخریب عملکرد روزانه هستند. اختلال افسردگی اساسی استفاده از دارودرمانی احتمال بهبود بیمار افسرده را ظرف یک ماه آینده تقریباً 2 برابر میکند. ظهور اثرات درمانی چشمگیر تمامی داروهای ضدافسردگی موجود 4-3 هفته طول میکشد، هرچند اثرات این داروها ممکن است زودتر شروع شود. انتخاب داروی ضدافسردگی بر این اساس صورت میگیرد که عوارض داروی تجویزی با وضعیت جسمانی بیمار، مزاج و سبک زندگی وی کمترین تداخل را داشته باشد. خانوادههای متعددی از داروهای ضدافسردگی وجود دارند که مکانیسم اثر بسیاری از آنها متفاوت است و خود این مسئله بهطور غیرمستقیم شاهدی بر ناهمگونی ضایعات بیوشیمیایی دخیل در افسردگی است. مهارکنندههای مونوآمیناکسیداز (MAOIs) و ضدافسردگیهای سه حلقهای (TCAs) نخستین و قدیمیترین داروهای ضدافسردگی هستند و هنوز هم از آنها استفاده میشود، اما ترکیبات دارویی جدیدتر سبب شدهاند درمان افسردگی برای بالینگر و بیمار راحتتر شود. رهنمودهای عام بالینی شایعترین اشتباه بالینی که باعث میشود امتحان یک ضدافسردگی با شکست روبهرو شود، مصرف دارو به مقدار ناکافی و بهمدت ناکافی است. مقدار داروی ضدافسردگی را باید تا حداکثر سطح توصیهشده بالا برد و حداقل چهار یا پنج هفته در آن سطح نگه داشت تا بتوان امتحان یک دارو را ناموفق دانست؛ مگر آنکه زودتر عوارضی پیدا شود که مانع از این کار گردد. از طرف دیگر اگر بیماری دارد با مقدار کمی دارو بهبود بالینی پیدا میکند، لازم نیست مقدار دارو بالا برده شود، مگر آنکه این بهبود متوقف شده باشد و هنوز حداکثر منفعت بالینی بهدست نیامده باشد. اگر بیماری دارویی را بهمدت دو تا سه هفته بهمقدار کافی مصرف کرد، ولی هیچگونه پاسخی پیدا نکرد، بالینگر میتواند درصورت امکان غلظت پلاسمایی دارویی را اندازهگیری کند. این آزمایش، ناپذیرندگی و مهمتر از آن، توزیع غیرمعمول دارو را از نظر فارماکوکینتیک نشان میدهد که درصورت اخیر بهمعنای آن است که مقدار دارو را باید تغییر داد. مدت مصرف دارو و پیشگیری درمان ضدافسردگی را حداقل به مدت شش ماه یا اگر دورهی قبلی طولانیتر بود، داده شده که درمان پیشگیرانه با ضدافسردگیها در کاهش تعداد و شدت موارد عود مؤثر است. در یک مطالعه این نتیجه بهدست آمد که اگر فاصلهی دورهها کمتر از دو و نیم سال باشد، عامل دیگری که بالینگر را باید به فکر درمان پیشگیرانه بیاندازد، وخامت دورههای افسردگی قبلی است. اگر در دورههای قبلی فکر خودکشی بهنح چشمگیری وجود داشته یا کارکرد روانی- اجتماعی بیمار بهمقدار قابل توجهی مختل شده، بالینگر باید درمان پیشگیرانه را درنظر داشته باشد. ضدافسردگیها را بهتدریج و در عرض یک تا دو هفته (بسته به نیمهعمر ترکیبی که مصرف شده) قطع باید کرد. در چندین مطالعه دیده شده است که مصرف نگهدارندهی ضدافسردگیها برای درمان افسردگی مزمن ظاهراً بیخطر و مؤثر است. هدف مرحله نگهدارنده درمان، پیشگیری از بروز دورههای جدید خلقی (عود) است. فقط بیمارانی که افسردگیهای عودکننده یا مزمن داشتهاند کاندید درمان نگهدارنده هستند.
انتخاب اولیه دارو داروهای ضدافسردگی موجود از نظر اثربخشی کلی، سرعت تأثیر یا اثربخشی طولانیمدت تفاوتی با همدیگر ندارند. وجوه افتراق این داروها عبارتند از: خصوصیات دارویی، تداخلات دارویی، عوارض کوتاهمدت و بلندمدت، احتمال بروز علایم قطع دارو و سهولت تنظیم دوز.
عدم پاسخ به یک داروی بخصوص یا عدم تحمل آن به معنای عدم اثربخشی داروهای دیگر نیست. انتخاب درمان اولیه بهعوامل زیر بستگی دارد: ازمان اختلال، سیر بیماری (سیر مزمن با عودکننده با افزایش احتمال بروز علایم افسردگی در هنگام قطع درمان همراه است). سابقه خانوادگی بیماری و پاسخ به درمان، شدت علایم، بیماریهای طبی عمومی یا سایر اختلالات روانپزشکی همزمان، سابقه پاسخهای قبلی به درمانهای مرحله حاد افسردگی در گذشته، تداخلات دارویی احتمالی و ترجیح بیمار.
بهطور کلی حدود 45 تا 60 درصد تمام بیماران سرپایی غیرروانپریش دچار اختلال افسردگی اساسی غیرمزمن بدون عارضه (همراه با حداقل اختلالات طبی و روانپزشکی) که درمان آنها با درمان دارویی شروع میشود به درمان پاسخ میدهند (منظور از پاسخ به درمان کاهش دستکم 50 درصد در علایم پایه است)؛ اما تنها 35 تا 50 درصد به فروکش کامل میرسند (فقدان کامل علایم افسردگی). درمان انواع مختلف افسردگی برخی انواع دورههای افسردگی اساسی ممکن است به ضدافسردگیهای خاصی پاسخهای متفاوتی بدهند. بیمارانی که دچار افسردگی اساسی یا خصائص آتیپیک هستند (همانکه گاه ملال هیستروئید نامیده میشود) به MAOIها یا SSRIها پاسخ بهتری میدهند. داروهای ضدافسردگی با اثر دوگانه بر روی گیرندههای سروتونرژیک و نورآدرنژیک در افسردگیهای ملانکولیک (مالیخولیایی) اثربخشی بیشتری دارند. افسردگی فصلی زمستانی را میتوان با نوردرمانی درمان کرد. درمان دورههای افسردگی اساسی با خصائص روانپریشانه مستلزم ترکیبی از ضدافسردگی و یک داروی ضدروانپریشی آتیپیک است. در چند مطالعه دیده شده که درمان با تشنج الکتریکی (ECT) در این مورد مؤثر و ایبسا مؤثرتر از دارودرمانی است. در افسردگی با خصائص آتیپیک شواهد قوی به نفع اثربخشی MAOIها وجود دارد. داروهای SSRI و بوپروپیون (Wellbutrin) نیز در افسردگی آتیپیک بهکار میروند.

اختلالات همراه وجود همزمان یک اختلال دیگر میتواند بر انتخاب درمان اولیه تأثیرگذار باشد، برای مثال درمان موفقیتآمیزOCD همراه با علایم افسردگی معمولاً منجر به فروکش افسردگی میشود. به همین ترتیب در مواردی که اختلال هول (پانیک) همراه با افسردگی اساسی بروز میکند، داروهایی که در هر دو اختلال مؤثر هستند ارجحیت دارند (مانند سه حلقهایها و SSRIها). بهطور کلی درموارد همابتلایی، اختلال غیرخلقی در انتخاب درمان تعیینکننده است. سوءمصرف همزمان مواد احتمال بروز اختلال خلقی ناشی از مواد را افزایش میدهد که برای ارزیابی این امر بررسی شرح حال با بررسی وضعیت فرد پس از چند هفته پرهیز الزامی است. در اختلالات خلقی ناشی از مواد پرهیز اغلب منجر به فروکش علایم افسردگی میشود. در مواردی که علیرغم پرهیز علایم چشمگیر افسردگی تداوم مییابد تشخیص یک اختلال خلقی مستقل گذاشته شده و تحت درمان قرار میگیرد. بیماریهای طبی عمومی عوامل خطرساز اثبات شده بروز افسرگی هستند. وجود دوره افسردگی اساسی با افزایش عوارض و مرگومیر بسیاری از بیماریهای طبی عمومی همراه است (مانند بیماریهای قلب و عروق، دیابت، بیماریهای عروق و مغز و سرطان) استفاده درمانی از عوارض جانبی انتخاب ضدافسردگیهای رخوتزا (ما نند آمی تریپتیلین) برای بیماران افسرده مضطربتر و یا انتخاب داروهای فعالکنندهتر (مانند دزیپرامین) برای بیماران دچار کندی روانی حرکتی عموماً مفید نیست. برای مثال هرگونه فواید کوتاهمدت پاروکستین، میرت ازاپین یا آمی تریپتیلین (داروهای رخوتزا) بر روی علایم اضطراب یا بیخوابی با گذشت زمان مایه دردسر میشود. این داروها اغلب در درازمدت همچنان رخوتزایی دارند که خود این امر ممکن است سبب قطع زودرس دارو از سوی بیمار و درنتیجه افزایش خطر بازگشت یا عود شود. برخی پزشکان برای تسکین فوریتر علایم یا خنثی کردن عوارض جانبی که اکثر بیماران نهایتاً با آنها انطباق حاصل میکنند، در کنار ضدافسردگیها از دارهای کمکی مانند قرصهای خوابآور یا ضداضطراب استفاده میکنند.

دارودرمانی اختلالات دوقطبی، مزایا و عوارض آن
سابقه درمانی قبلی بیمار مهم است، زیرا پاسخ قبلی فرد اصولاً پیشبینیکننده پاسخ وی در حال حاضر است. شکست مستند امتحان صحیح یک خانواده بخصوص از ضدافسردگیها (مانند SSRIها، سه حلقهایها MAOIها) به نفع انتخاب یک خانواده دارویی متفاوت است. سابقه پاسخ یکی از بستگان درجه اول به یک داروی بخصوص با احتمال پاسخ خوب خود بیمار به داروهای همخانواده آن دارو همراه است.
شکست درمان مرحلهی حاد بیماران به دلایل زیر ممکن است به یک دارو پاسخ ندهند:
1- عدم تحمل عوارض دارو حتی با وجود پاسخ بالینی خوب
2- بروز عوارض ایدیوسنکراتیک
3- ناکافی بودن پاسخ بالینی
4- اشتباه بودن تشخیص. امتحان دارو در مرحله حاد بایستی 4 تا 6 هفته ادامه یا بد تا مشخص شود که آیا کاهش معنادار علایم روی میدهد یا خیر.
اکثر بیمارانی که نهایتاً پاسخ کامل میدهند درصورت دریافت دوز کافی در طول هفتههای اول تا هفته چهارم دستکم پاسخ نسبی نشان میدهند (منظور از پاسخ نسبی دستکم 20 تا 25 درصد کاهش شدت علایم افسردگی نسبت به قبل از درمان است)؛ البته در همه موارد چنین نیست. فقدان پاسخ تا هفته 4 تا 6 نشانگر لزوم تغییر درمان است. برای تعیین میزان نهایی کاهش علایم براثر یک دارو به مدتی طولانیتر (8 تا 12 هفته و حتی بیشتر) نیاز است. تقریباً نیمی از بیماران بهدلیل عدم تحمل یا غیرمؤثر بودن داروی اولیه به داروی دوم نیاز پیدا میکنند. انتخاب گزینه دوم درمان در مواردی که درمان اولیه شکست میخورد، تغییر درمان یا تقویت داروی فعلی با یک داروی دیگر گزینههای رایجی است.
انتخاب یکی از این دو گزینه (تغییر داروی واحد اولیه به داروی واحد دیگر درمقابل افزودن یک داروی دوم به داروی اول) به موارد زیر بستگی دارد: سابقه درمانی قبلی بیمار، میزان فواید بالینی حاصل شده براثر داروی اول و ترجیح بیمار. اصولاً بهدنبال شکست درمان اولیه راهبرد تغییر دارو بر راهبرد تقویت ارجحیت دارد. از سوی دیگر راهبردهای تقویت در بیمارانی مفید است که با درمان اولیه تا حدودی علایمشان تخفیف یافته اما به فروکش کامل دست نیافتهاند.
اثباتشدهترنی راهبردهای تقویت عبارتند از: افزودن لیتیوم (Eskalith) و هورمون تیروئید . ترکیب یک SSRI و بوپروپیون (Wellbutrin) نیز به نحو رایجی بهکار میرود. درواقع هیچ روش تلفیقی از نظر اثربخشی برتری قاطعی بر روشهای دیگر نداشته اسست. ECT در موارد افسردگی روانپریشانه و غیرروانپریشانه مؤثر است، اما عموماً در موارد بسیار شدید یا مواردی که مکرراً مقاومت نشان میدهند بهکار میرود. یک روش درمانی جدید استفاده از داروی بیهوشی کتامین است که مشخص شده در درمان افسردگی مقاوم مؤثر است. مکانیسم اثر این دارو مهارگیرنده پسسیناپسی گلوتامات (ان- متیل- د- آسپارتات [NMDA]) است. از آنجا که ناهنجاری پیامدهای گلوتاماترژیک در اختلال افسردگی اساسی مطرح شده است این امر ممکن است اثربخشی کتامین را توضیح دهد. بیماران معمولاً انفوزیون واحدی از کتامین را ظرف یک دورهی 30 دقیقهای با غلظت mg/kg 5/0 دریافت میکنند. پاسخ مثبت معمولاً ظرف 24 ساعت دیده میشود و بهبود خلق حدود 2 تا 7 روز ادامه مییابد.
شایعترین عوارض جانبی عبارتند از: گیجی، سردرد و اختلال هماهنگی حرکت که همگی گذرا هستند. علایم تجزیهای از جمله توهمات نیز ممکن است بروز کنند. درمان تلفیقی اغلب در کار بالینی دارودرمانی و رواندرمانی رسمی با هم تلفیق میشوند. اگر پزشک اختلالات خلقی را اساساً ناشی از مسائل سایکودینامیک (روانپویشی) بداند، دودلی برای استفاده از داروها ممکن است سبب پاسخ ضعیف، عدم رعایت دستورات درمانی و احتمالاً تجویز دوز ناکافی بهمدت ناکافی شود. از سوی دیگر اگر پزشک نیازهای روانی اجتماعی بیماران را نادیده بگیرد دارودرمانی زمانی به نتیجه دلخواه نمیرسد. چندین کارآزمایی تلفیق دارودرمانی و رواندرمانی در بیماران سرپایی دچار افسردگی مزمن نشان دادهاند درمان تلفیقی نسبت به هریک از این دو نوع درمان بهتنهایی با پاسخ و میزان فروکش بالاتری همراهند. اختلالات دوقطبی درمان دارویی اختلالات دوقطبی شامل مرحله حاد و مرحله نگهدارنده است. درعین حال درمان دوقطبی در بیماران دچار مانیا. هیپومانیا یا افسردگی مستلزم راهبردهای متفاوتی است. لیتیوم و تقویت آن با ضد افسردگیها، ضد روانپریشیها و بنزودیازپینها رویکرد عمده در درمان این بیماری است، اما اخیراً سه تثبیتکننده خلق ضد تشنج (کاربامازپین، والپروات و لاموتریژین) و نیز شماری ضدروانپریشی آتیپیک به این فهرست افزوده شدهاند که اکثر آنها برای درمان درمان مانیای حاد تأیید شدهاند، سه دارو برای درمان پیشگیرانه و یک دارو برای درمان تک دارویی افسردگی حاد مورد تأیید واقع شدهاند. هریک از این داروها عوارض و نیمرخ ایمنی مختص خود را دارد و هیچ دارویی در همهی بیماران مؤثر نیست. اغلب پیش از بافتن درمان بهینه لازم است داروهای مختلفی امتحان شوند. درمان مانیای حاد درمان مانیای حاد با هیپومانیا معمولاً راحتترین مرحله درمان اختلالات دوقطبی محسوب میشود. برای پایین آوردن خلق بیمار میتوان از یک یا چند دارو استفاده کرد. بیماران دچار مانیای شدید بهتر است بستری شوند چراکه در بیمارستان تجویز دوزهای تهاجمی امکانپذیر است و ظرف چند روز تا چند هفته میتوان به پاسخ کافی دست یافت اما اغلب بیماران نسبت به بیماری خود بینش ندارند و از مصرف دارو امتناع میکنند. از آنجا که اختلال قضاوت، تکانشگری و پرخاشگری رویهم رفته بیمار یا دیگران را در معرض خطر قرار میدهد، بسیاری از بیماران در مرحله مانیا بهدلیل محافظت خود بیماران یا دیگران درمقابل آسیب، تحت درمان دارویی قرار میگیرند. لیتیوم کربنات لیتیومکربنات نمونه پیشگیرانه «تثبیتکنندههای خلق» محسوب میشود. با این حال بهدلیل آنکه اثرات ضدمانیای لیتیوم با تأخیر و به کندی آغاز میشود، معمولاً در مراحل اولیه درمان داروهای ضدروانپریشی آتپیک، ضدتشنجهای تثبیتکننده خلق یا بنزودیازپینهای پرقدرت به آن اضافه میشوند. سطوح درمانی لیتیوم بین 6/0 تا L/ mEq 2/1 است. در سالهای اخیر مصرف لیتیوم در مرحله حاد بهدلیل اثربخشی غیرقابل پیشبینی، عوارض مشکلساز و نیاز به آزمایشهای مکرر محدود شده است. ارائه داروهای جدیدتر با عوارض و سمیت کمتر که نیاز به آزمایشهای کمتری دارند سبب شده مصرف لیتیوم کاهش یابد. با این حال در بسیاری از بیماران منافع بالینی لیتیوم قابل توجه است.
والپروات مصرف والپروات (اسید والپروئیک [Depakene] یا دیوالپروئکس سدیم (Depakote) در درمان مانیای حاد بر کاربرد لیتیوم پیشی گرفته است. والپروات برخلاف لیتیوم فقط در درمان مانیای حاد کاربرد دارد، هرچند اکثر متخصصین معتقدند این دارو اثرات پیشگیرانه هم دارد. دوز معمول اسید والپروئیک 750 تا 2500 میلیگرم در روز با سطوح خونی بین 50 تا mg/ml 120 است. بارگیری سریع دهانی سدیم دیوالپروئکس با دوز 15 تا mg/kg 20 از همان روز اول درمان بهخوبی تحمل میشود و با شروع سریع پاسخ درمانی همراه است. در حین درمان با والپروات انجام برخی بررسیهای آزمایشگاهی ضروری است. کاربامازپین و اکسکاربازپین کاربامازپین در سراسر جهان از چند دهه قبل بهعنوان درمان خط اول مانیای حاد بهکار رفته است اما در ایالات متحده از سال 2004 برای این منظور تأیید شده است. دوز معمول کاربازماپین برای درمان مانیای حاد بین 600 تا 1800 میلیگرم در روز با سطوح خونی 4 تا mg/ml 12 است. اکسکاربازپین یک همخانواده کتوی کاربامازپین است که برخی خواص ضدماتیک آن شبیه کاربامازپین است؛ اما نسبت به کاربامازپین دوزهای بالاتری از این دارو مورد نیاز است، زیرا 1500 میلیگرم اکسکاربازپین تقریباً معادل 1000 میلیگرم کاربامازپین است. کلونازپام و لورازپام ضدتشنجهای بنزودیازپینی پرقدرتی که در مانیای حاد بهکار میروند عبارتند از کلونازپام (klonopin) و لوزاپام (Ativan). هردو داروی فوق بهعنوان درمان کمکی سرآسیمگی، بیخوابی، پرخاشگری، احساس ملال و نیز حملات وحشتزدگی همراه با مانیای حاد مؤثرتر بوده و بهطور گستردهای در این موارد بهکار میروند. بیخطری و نیمرخم خوشخیم عوارض این داروها آنها را به داروهای کمکی مطلوب در کنار لیتیوم، کاربامازپین یا والپروات تبدیل کرده است. ضدروانپریشیهای متعارف (تیپیک) و غیرمتعارف (آتیپیک) تمامی داروهای ضدروانپزشکی آتیپیک (الانزاپین، ریسپریدون، کوتاپین، زیپراسیدون و آریپی پرازول) اثرات اثبات شده ضدمانیا دارند و FDA کاربرد داروهای مزبور را در این مورد تأیید کرده است. داروهای ضد روانپریشی آتیپیک در مقایسه با داروی قدیمی مانند هالوپریدول (haldol) و کلروپرومازین (Thorazine) کمتر سبب تحریک پتانسیل پسسیناپسی و دیسکینزی دیررس میشوند و بسیاری از آنها پرولاکتین را افزایش نمیدهند. اما این دارها در زمینه افزایش وزن و مشکلات مرتبط با آن یعنی مقاومت به انسولین، دیابت، هیپرلیپیدمی، هیپرکلسترولمی و عوار ض قلبی و عروقی، خطراتی ایجاد میکنند؛ البته میزان خطر چنین عوارضی براثر داروهای مختلف این خانواده متفاوت و از چیزی نزدیک به صفر تا خطرات قابل ملاحظه متفاوت است. با این حال برخی بیماران نیز به درمان نگهدارنده با یک داروی ضدروانپزشکی دارند. درمان افسردگی دوقطبی حاد درمورد فایده نسبی داروهای ضدافسردگی استاندارد در بیماری دوقطبی، بهطور عام، و بالاخص در حالات تند چرخی و مختلط اختلافنظر وجود دارد، زیرا این داروها میتوانند سبب افزایش ماهیت چرخهای بیماری، بروز مانیا یا هیپومانیا شوند. به همین ترتیب در دورههای منفرد یا نخستینِ افسردگی دوقطبی در خط اول درمان یک تثبیتکننده خلق در کنار داروی ضدافسردگی تجویز میشود. ترکیب ثابت الانزاپین فلوکستین (Symbyax) در درمان افسردگی دوقطبی حاد طی یک دوره A هفتهای مؤثر بوده و سبب بروز مانیا یا هیپومانیا نشده است. جالب اینکه بسیاری از بیماران دوقطبی در مرحله افسردگی به درمان با ضدافسردگیهای استاندارد پاسخ نمیدهند. در این موارد لاموتریژین یا دوز کم زیپراسیدون (30 تا 80 میلیگرم در روز) ممکن است مؤثر باشد. در بیماران دچار افسردگی دوقطبی که به لیتیوم یا سایر تثبیتکنندههای خلق و داروهای کمکی آنها پاسخ نمیدهند، بخصوص در مواردی که تمایل شدید به خودکشی یک فوریت پزشکی ایجاد میکند. درمان با تشنج برقی (ECT) میتواند مؤثر باشد. سایر داروها وقتی درمانهای استاندارد مؤثر واقع نشوند، ممکن است استفاده از سایر ترکیبات مؤثر باشد. وراپامیل (Calan, Isoptin) یک آنتاگونیست مجرای کلسیم است که اثرات ضدمانیای حاد دارد. چنین اثراتی درمورد گاباپنتین، توپیرامات، زونیزامید، لوتیراستام (Levetiracetam) و تیاگابین ثابت نشده است، هرچند در صورت شکست درمانهای استاندارد برخی بیماران از این داروها سود میبرند. لاموتریژین خواص ضدمانیک حاد ندارد، اما به جلویگری از عود دورههای مانیا کمک میکند. برخی مطالعات کوچک حاکی از اثرات ضدمانیای حاد و اثرات پیشگیرانه فنیتوئین است. BCT یکطرفه در نیمکره غیرغالب بیتأثیر بوده یا حتی سبب تشدید علایم مانیا میشوند.
BCT مختص مواردی است که بیمار دچار حالت نادر مانیای مقاوم است یا دچار عوارض طبی و فرسودگی مفرط (هیپرترمی بدخیم یا کاتاتونیای کشنده) است. درمان نگهدارنده اختلال دوقطبی پیشگیری از عود و دورههای خلقی مهمترین چالشی است که پیش روی بالینگر قرار دارد. رژیم انتخابی نهتنها بایستی به هدف اولیهاش- حفظ خلق طبیعی- بیانجامد بلکه علاوه بر آن نباید داروهای تجویزی عوارضی ایجاد کنند که بر کارکرد فرد تأثیر بگذارد.
برخی از عوارضی که منجر به قطع درمان میشوند عبارتند از: رخوت، تخریبشناختی، لرزش، افزایش وزن و بثورات. لیتیوم کاربامازپین و اسید والپروئیک، بهتنهایی یا به صورت ترکیبی، رایجترین دوره های مورد استفاده در درمان درازمدت بیماران دوقطبی هستند. لاموتریژین اثرات پیشگیرانه ضدافسردگی و احتمالاً اثرات تثبیت خلق دارد. میزان تبدیل افسردگی بیماران دوقطبی تحت درمان با لاموتریژین به مانیا معادل همین میزان در بیماران تحت درمان با دارونما است. خاص ضدافسردگی پیشگیرانه و حاد لاموتریژین بر خواص ضدمانیای آن برتری دارد. باتوجه به اینکه رخنه افسردگی در جریان درمان پیشگیرانه معضل دشواری محسوب میشود، لاموتریژین از این نظر نقش درمانی منحصر بهفردی دارد. افزایش بسیار تدریجی لاموتریژین مانع از بروز نادر بثورات مهلک میشود. در بسیاری از مطالعات دوز میانگین 200 میلیگرم در روز بوده است. میزان بروز بثورات شدید (سندروم استیونس جانسون که یک تکرولیز اپیدرمی سمی است) در بزرگسالان حدود 2 در ده هزار و در کودکان 4 در 10 هزار برآورد میشود. در جریان درمان طولانیمدت اغلب افزودن هورمون تیروئید به رژیم درمانی ضرورت مییابد. بسیاری از بیماران تحت درمان با لیتیوم دچار کمکاری تیروئید میشوند و بسیاری از بیماران دچار اختلال دوقطبی مبتلا به کژکاری ایدیوپاتیک تیروئید هستند. در راهبردهای تقویتی حاد ( 25 تا 50 میکروگرم در روز) بهدلیل نیمه عمر کوتاه آن ارجحیت دارد؛ در حالیکه در درمان نگهدارنده طولانیمدت بهکار میرود.
در برخی مراکز دوزهای هیپرمتابولیک هورمون تیروئید بهکار میرود. یافتههای موجود حاکی است که دوزهای هیپرمتابولیک هم در مراحل مانیا و هم در مراحل افسردگی سبب بهبود میشود. 2/8 اختلال دیستایمی (افسردهخویی) و اختلال سیکلوتایمی (خلق ادواری) اختلال دیستایمی (افسردهخویی) معمولترین خصایص این اختلال عبارت است از وجود خلق افسرده در بیشتر اوقات روز و در بیشتر روزها. افسردهخویی با احساس بیکفایتی، احساس گناه، تحریکپذیری، و خشم؛ انزوا از جامعه؛ از دست دادن علایق؛ و بیفعالیتی و فقدان بهرهوری همراه است. اصطلاح «دیستایمی» که بهمعنای کجخلقی است در 1980 وضع شد. تا پیش از 1980 اکثر بیمارانی را که امروزه دچار اختلال دیستایمی میدانند، دچار رواننژندی افسردگی میدانستند که گاه افسردگی رواننژندانه نیز خوانده میشد. وجه افتراق اختلال دیستایمی از اختلال افسردگی اساسی این است که بیماران مبتلا به اختلال دیستایمی از این شکایت دارند که همیشه افسرده بودهاند. بنابراین اکثر موارد این اختلال شروع زودرسی دارند و در دوران کودکی یا نوجوانی شروع میشوند و وقتی بیماران به سنین 20 تا 30 سالگی میرسند حتماً اختلاشان شروع شده است. یکگونه فرعی از این اختلال که شیوع دیررسی دارد و بسیار کمتر شایع است و از نظر بالینی بهخوبی مشخص نشده است، در میان افراد میانسال و سالمندان شناسایی شده است، ولی شناسایی اینگونه عمدتاً مبتنی بر مطالعات اپیدمیولوژیک در اجتماع بوده است.

دیستایمی (افسردهخویی) میتواند بهصورت عارضه ثانویه سایر اختلالات روانپزشکی بروز کند، ولی مفهوم محوری و اساسی اختلال دیستایمی، یک اختلال عاطفی فرعی (subaffective) یا اختلال افسردگی تحت بالینی است که مشخصات آن عبارتند از:
(1) ازمان خفیف بهمدت حداقل 2 سال
(2) شروع بیسروصدا، که غالباً ابتدای آن در دوران کودکی یا نوجوانی است
و (3) سیر مداوم یا متناوب.
سابقه خانوادگی بیماران مبتلا به دیستایمی نوعاً مملو از هر دو نوع اختلال افسردگی و دوقطبی است و این یکی از قویترین یافتههای مؤید این مسأله است که اختلال دیستایمی با اختلالات اولیه خلق ارتباط دارد.
همهگیر شناسی اختلال دیستایمی (افسردهخویی) در جمعیت عمومی شایع است. یعنی 5 تا 6 درصد از کل افراد به آن مبتلا هستند. در بیماران مطبهای روانپزشکان عمومی هم شایع است، بهطوری که حدود یک سوم تا یک دوم از کل این بیماران دچار این اختلال هستند. هیچ تفاوتی از نظر میزان بروز این اختلال درمیان دو جنس مشاهده نمیشود.
اختلال دیستایمی در زنان زیر شصت و چهارسال شایعتر از مردان با هر سن و سالی است. در افراد مجرد و جوان و کمدرآمد نیز اختلال دیستایمی شا یعتر است. گذشته از اینها اختلال دیستایمی خیلی از اوقات همزمان با سایر اختلالات روانی بهویژه همزمان با اختلال افسردگی اساسی مشاهده میشود و در صورت بروز همزمان با اختلال افسردگی اساسی، احتمال فروکش کامل آن در بین دورهها کمتر میشود. بیماران مبتلا به اختلال دیستایمی همچنین ممکن است همزمان به اختلالات اضطرابی (بهویژه اختلال پانیک)، سوءمصرف مواد، و اختلال شخصیت مرزی نیز دچار باشند.
این اختلال در میان بستگان درجه اول افراد مبتلا به اختلال افسردگی اساسی شایعتر است. اینگونه بیماران مبتلا به اختلال دیستایمی ممکن است انواع و اقسام داروهای روانپزشکی از داروهای ضدافسردگی و ضدمانیا مثل لیتیوم (eskalith) و کاربامازپین (tegretol) تا داروهای رخوتزا (سداتیو)- خوابآور را مصرف میکنند. سببشناسی عوامل زیستی علایم اختلال دیستایمی و اختلال افسردگی اساسی اساس زیستی مشابهی دارد، اما پاتوفیزیولوژی این دو اختلال، دو مبنای زیستی متفاوت دارد. بررسیهای خواب کاهش REM- نهفتگی و افزایش چگالی REM دو شاخص حالتی افسردگی در اختلال افسردگی اساسی است که در بخش قابل توجچهی از بیماران دچار اختلال دیستایمی هم دیده میشود.
بررسیهای عصبی- درونریز (نورواندوکرین) دوتا از محورهای عصی- درونریز که بیش از سایر محورها در اختلال افسردگی اساسی و اختلال دیستایمی بررسی شده است، محور فوق کلیوی و محور تیرویید است، که بهترتیب با استفاده از آزمون فرونشانی دگزامتازون (DST) و آزمون تحریک TRH (هورمون آزادکنندهی تیروتروپین) آزمایش میشود. این مطالعات همخوانی مطلق با هم ندارد، اما در اکثر آنها نشان داده شده که در بیماران مبتلا به اختلال دیستایمی نتایج DST بهمراتب کمتر از بیماران دچار اختلال افسردگی اساسی غیرطبیعی میشود. عوامل روانی- اجتماعی نظریههای روانپویشی درباره نحوهی پیدایش اختلال دیستایمی بر این فرض مبتنی است که این اختلال ناشی از وجود نقصی در رشد شخصیت و ایگو است، که نهایتاً به اشکال در انطباق پیدا کردن با مسایل نوجوانی و جوانی میانجامد. مثلاً «کارل آبراهام» معتقد بود که تعارضهای موجود در افسردگی حول محور صفات آزارگری دهانی و آزارگری مقعدی دور میزند. صفات مقعدی عبارت است از نظمطلبی مفرط، احساس گناه، و نگرانی بهخاطر دیگران؛ بهنظر میرسد صفات مزبور دفاعی دربرابر اشتغال ذهنی با مسایل و موضوعات مقعدی و نابسامانی، احساس تخاصم، و بهخودمشغولی (Self-Preoccupation) است. یکی از مکانیسمهای دفاعی عمدهای که بهکار میرود واکنش وارونه است.
اعتماد به نفس اندک، بیلذتی، و درونگرایی را هم اغلب به این منش افسرده ربط میدهند. فروید زیگموند فروید در «سوگواری و ملانکولیا» گفته بود که وجود نوعی احساس طردشدگی در روابط بین فردی اوایل زندگی میتواند فرد را به افسردگی آسیبپذیر سازد، چنانکه روابط عاشقانهاش در بزرگسالی همواره توأم با دودلی (دوسوگرایی) باشد؛ سپس در بزرگسالی اگر واقعاً فقدانی روی دهد یا خطر آن پیش آید، جرقه افسردگی زده میشود.
افراد مستعد به افسردگی از نظر دهانی، وابستهاند و لازم است نیازهای خودشیفتگان دائماً ارضا شود. اینگونه افراد اگر از عشق، محبت، یا مراقبتی محروم شوند، دچار افسردگی بالینی میگردند. اینها اگر با یک فقدان واقعی روبهرو شوند، ابژهی از دست داده را درونی یا درونفکنی میکنند و خشم خود را معطوف به آن یعنی به خود میسازند. نظریهی شناختی نظریهی شناختی مربوط به افسردگی بر اختلال دیستایمی هم قابل اطلاق است؛ طبق این نظریه تفاوت موقعیت فعلی و واقعی مفرد با موقعیتی که آرزویش را داشته، منجر به کاهش اعتماد به نفس و بروز احساس درماندگی در وی میشود.
توفیق شناخت درمانی در درمان برخی از بیماران دچار اختلال دیستایمی نیز ممکن است تأییدی بر این الگوی نظری باشد. تشخیص و خصایص بالینی طبق ملاک های تشخیصی DSM-5 درمورد اختلال دیستایمی لازم است خلق افسرده حداقل بهمدت دو سال (و یا یک سال در کودکان و نوجوانان) در اکثر اوقات وجود داشته باشد. بیمار برای آنکه واجد این ملاکها دانسته شود، نباید علایمی را داشته باشد که با اختلال افسردگی اساسی بهتر بتوان توجیهشان کرد. همچنین هرگز نباید دورهی مانیا یا هیپومانیا داشته باشد.
طبق DSM-5 بالینگر مجاز است زودآغاز بودن یا دیرآغاز بودن اختلال را تعیین کند (بهترتیب، پیش از بیست و یک سالگی یا حداقل بیست و یک سالگی شروع شده باشد). همچنین میتواند وجود خصایص آتیپیک را در اختلال دیستایمی ذکر کند. نیمرخ اختلال دیست ایمی با اختلال افسردگی اساسی همپوشانی دارد، ولی تفاوت آن با افسردگی اساسی این است که بیشتر از آنکه نشانه داشته باشد، علامت دارد (یعنی افسردگی بیشتر ذهنی است تا عین).
بهعبارت دیگر، آشفتگی اشتها و لیبیدو از مشخصات این اختلال نیستند و کندی یا سراسیمگی روانی- حرکتی نیز مشاهده نمیشود. بهطور کلی، دیستایمی نوعی اختللا افسردگی است که علایم آن کاهش و تخفیفیافته است. با این حال، برخی خصایص خفیف درونزاد وجود دارند، نظیر سستی، خوابآلودگی، و بیلذتی که مشخصاً صبحها شدیدتر هستند. بیماران مبتلا به این اختلال که دارای تظاهرات بالینی هستند، اغلب بهصورت متناوب و گهگاه ویژگیهای افسردگی اساسی را پیدا میکنند، به همین دلیل در ملاکهای اصلی DSM-5 برای اختلال دیستایمی بیشتر بر اختلال عملکرد نباتی تأکید شده است، در حالیکه غالباً علایم شناختی وجود دارند. دیستایمی یک اختلال کاملاً ناهمگون است.
اضطراب از اجزای ضروری تصویر بالینی این اختلال نیست، با این حال اختلال دیستایمی غالباً در بیمارانی تشخیص داده میشود که دچار اختلالات هراسی و اضطرابی هستند. این وضعیت بالینی را گاهی تحت عنوان تشخیصیِ اختلال مختلط اضطراب- افسردگی قرار میدهند. بهمنظور تبیین هرچه بیشتر این اختلال از لحاظ عملی، بهترین روش آن است که اختلال دیستایمی را تا حد یک اختلال اولیه مقید و مشخص کنیم، اختلالی که با هیچ اختلال روانپزشکی دیگری قابل توجیه نباشد.
خصوصیات اصلی این اختلال دیستایمی اولیه عبارتند از اندوه همیشگی، نگرانی، لذت نبردن از زندگی، و اشتغال ذهنی با بیکفایتی. بنابراین بارزترین ویژگیهای اختلال دیستایمی عبارتند از افسردگی خفیف، درازمدت، و نوسانداری که جزئی از ویژگیهای همیشگی فرد محسوب میشود و به عبارتی شکل تشدیدنیافته خصوصیاتی است که در افراد دارای مزاج افسرده وجود دارد. نمای بالینی اختلال دیستایمی کاملاً متغیر است، به گونهای که برخی از بیماران به سمت افسردگی اساسی پیش میروند، ولی آسیبشناسی اصلی در برخی دیگر از بیماران در حد اختلال شخصیت باقی میماند.
مثال
مرد معلم 27 سالهای با این شکایت مراجعه کرده بود که «زندگی وظیفهای دردناک است که هیچ شکوه و جلالی برایم نداشته است». او گفت که احساس میکند اندوه را در برگرفته است، اندوهی که تقریباً همیشه با او بوده است. هرچند همسالانش به او احترام میگذاشتند اما خود او را شکستی مضحک میدانست،
«این برداشت را از دوران کودکی در مورد خود داشتهام او اظهار داشت که صرفاً مسئولیتهایش را بهعنوان معلم انجام میدهد و از هیچ کاری در زندگیاش لذت نبرده است. او میگفت که هرگز احساسات عاشقانه را تجربه نکرده و با اینکه با دو زن رابطه جنسی داشته اما ارگاسمی بودن لذت داشته است.
او اظهار داشت که احساس تهی بودن میکند و زندگیاش بدون هیچگونه جهت، بلندپروازی با شور و هیجان سپری میشود و آگاهی از این موضوع خود عذابآور بود. او تپانچهای خریده بود تا به آنچه وجود بیفایده مینامید خاتمه دهد اما اقدام به خودکشی نکرده بود زیرا معتقد بود این کار به دانشآموزانش و جامعهی کوچکی که در آن زندگی میکند صدمه میزند.
گونههای دیستایمی دیستایمی در بیماران متبلا به اختلالات جسمی ناتوانکننده و مزمن، بهویژه در میان سالمندان، شایع است حالتهای افسردگی خفیف و شبیه به دیستایمی که از نظر بالینی قابل ملاحظه بوده و حداقل 6 ماه طول میکشند در اختلالات و بیماریهای عصبی (نورولوژیک) از قبیل سکته مغزی نیز مشاهده شدهاند.
طبق نظر گردهمآیی اخیر سازمان جهانی بهداشت (WHO)، حالتهای مذکور سبب وخیم شدن پیشآگهی بیماری نورولوژیک زمینهای میشوند و به همین دلیل به درمان دارویی احتیاج دارند. مطالعات آیندهنگری که بر روی کودکان مبتلا به اختلال دیستایمی انجام شده، نشان داده است که دیستایمی دارای سیری حملهای با دورههایی از فروکش و شعلهوری است و نهایتاً بهصورت دورههای افسردگی اساسی عارضهار میشود و 15 تا 20 درصد از این کودکان حتی ممکن است پس از بلوغ به سمت هیپومانیا، مانیا، یا دوره های مختلط پیشروی کنند. افراد مبتلا به اختلال دیستایمی که در دوران بزرگسالی بهصورت بالینی تظاهر میکنند، معمولاً سیر یکقطبی و مزمنی خواهند داشت که ممکن است با افسردگی اساسی عارضهدار شود (و یا نشود).
این افراد بهندرت بهشکل خودبهخود به مانیا یا هیپومانیا دچار میشوند. با این حال، پس از درمان با داروهای ضدافسردگی ممکن است برخی از این بیماران تغییرات گذرایی بهصورت هیپومانیا پیدا کنند که با کاستن از مقدار داروهای ضدافسردگی نوعاً برطرف میشوند. تشخیص افتراقی تشخیص افتراقی اختلال دیستایمی اساساً تفاوتی با تشخیص افتراقی اختلال افسردگی اساسی ندارد.
بسیاری از مواد و بیماریهای طبی میتوانند علایم افسردگی را بهطور مزمن ایجاد کنند. دو اختلال را باید بهطور خاص در تشخیص افتراقی اختلال دیستایمی مورد توجه قرار داد: اختلال افسردگی فرعی (مینور) و اختلال افسردگی عودکنندهی گذرا.
اختلال افسردگی فرعی (مینور) مشخصه اختلال افسردگی فرعی- که در گفتار 1/8 بحث شده است- دورههایی از علایم افسردگی است با شدتی کمتر از علایم اختلال افسردگی اسای. تفاوت اصلی اختلال دیستایمی با اختلال افسردگی فرعی در دورهای بودن اختلال دیستایمی با اختلال افسردگی فرعی در دورهای بودن اختلال افسردگی فرعی است. خلق بیمار دچار اختلال افسردگی فرعی در فاصلهی بین دورههای بیماری، سالم (بوتایمیک) است؛ حال آنکه بیماران مبتلا به اختلال دیستایمی تقریباً هرگز دورهای با خلق سالم ندارند.
اختلال افسردگی عودکنندهی گذرا مشخصه اختلال افسردگی عودکنندهی گذرا- که در گفتار 1/8 بحث خواهد شد- دورههای افسردگی گذرا (یعنی کمتر از دو هفته) است. بیماران مبتلا به این اختلال، اگر دورههایشان بیشتر طول بکشد، واجد ملاکهای تشخیصی اختلال افسردگی اساسی خواهند بود. بیماران دچار اختلال افسردگی عودکننده گذرا از دو نظر با بیماران دچار اختلال دیستایمی تفاوت دارند؛ اولاً اختلالشان دورهای است؛ ثانیاً علایمشان شدیدتر است.
افسردگی مضاعف تخمین زده است که چهل درصد از بیماران دچار اختلال افسردگی اساسی، ملاکهای مربوط به اختلال دیستایمی را هم داشته باشند. به این ترکیب اغلب عنوان افسردگی مضاعف میدهند. دادههای موجود مؤید این نتیجهگیری است که پیشآگهی بیماران دچار افسردگی مضاعف بدتر از پیشآگهی بیمارانی است که فقط به اختلال افسردگی اساسی مبتلایند.
برای درمان بیماران مبتلا به افسردگی مضاعف هردو اختلال را باید درمان کرد، چون با رفع علایم دورهی افسردگی اساسی باز هم وضع این بیماران از نظر روانپزشکی بهمقدار قابل توجهی مختل باقی میماند. سوءمصرف الکل و سایر مواد وجود ملاکهای تشخیصی یکی از اختلالات مرتبط با مواد در بیماران دچار اختلال دیستایمی شایع است.
این ابتلای همزمان منطقی بهنظر میرسد، چون بیماران مبتلا به اختلال دیستایمی بهدنبال راههایی هستند تا بتوانند با وضعیت افسرده مزمن خود کنار بیایند لذا این احتمال هست که به مصرف الکل، مواد محرک (از قبیل کوکائین)، یا ماریجوانا روی آورند؛ اما اینکه چه مادهای را انتخاب کنند، شاید در درجه اول به بافتارن اجتماعی آنها بستگی داشته باشد.
وجود تشخیص سوءمصرف مواد همزمان با اختلال دیستایمی، بالینگر را دربرابر یک دوراههی تشخیصی قرار میدهد، زیرا مصرف درازمدت بسیاری از مواد هم میتواند مجموعه علایمی غیرقابل افتراق از مجموعه علایم اختلال دیستایمی ایجاد کند. سیر و پیشآگهی علایم اختلال دیستایمی تقریباً در پنجاه درصد از بیماران بهطور خزنده و پیش از بیست و پنج سالگی شروع میشود.
علیرغم این شروع زودرس، اغلب ده سالی طول میکشد تا اینگونه بیماران به جستوجوی کمک روانپزشکی برآیند. آنها اختلال دیستایمی زودآغاز را ممکن است دستکم بگیرند و صرفاً بخشی از زندنگی بهشمار آورند. بیمارانی که علایمشان زود شروع میشود، در سیر اختلالشان در معرض خطر اختلال افسردگی اساسی و نیز اختلال دوقطبی I قرار دارند.
از بررسی بیمارانی که تشخیص اختلال دیستایمی داشتهاند، معلوم شده که تعدادی از آنها بیماریشان پیشرفت میکند: بیست درصدشان به اختلال افسردگی اساسی تبدیل میشود، پانزده درصدشان به اختلال دوقطبی II، و کمتر از پنج درصدشان هم به اختلال دوقطبی I. پیشآگهی بیماران دچار اختلال دیستایمی متغیر است. استفاده از داروهای ضدافسردگی یا انواع خاصی از رواندرمانی- مثل درمانهای شناختی و رفتاری- اثرات مثبتی بر سیر و پیشآگهی اختلال دیستایمی میگذارد.
دادههای فعلی درمورد درمانهایی که تاکنون در دسترس بوده، حاکی از آن است که در عرض یک سال پس از اولین بار که تشخیص اختلال دیستایمی بر بیماران گذاشته میشود، تنها ده تا پانزده درصد از آنها در حالت فروکش بهسر میبرند. حدود بیست و پنج درصد از کل بیماران دچار اختلال دیستایمی هرگز بهبود کامل نمییابند. با این حال پیشآگهی کلی این اختلال در صورتی که درمان شود خوب است. درمان در گذشته بیماران دچار اختلال دیستایمی را یا درمان نمیکردند، یا تحت رواندرمانی درازمدت مبتنی بر بینش قرار میدادند.
از دادههای فعلی عینیترین تأیید بهنفع شناختدرمانی، رفتاردرمانی، و دارودرمانی بهدست میآید. ترکیب دارودرمانی با شناختدرمانی با رفتاردرمانی شاید مؤثرترین درمان برای این اختلال باشد. شناخت درمانی شناختدرمانی فنی است که در آن روشهای جدید اندیشیدن و رفتار کردن به بیمار آموخته میشود تا آنها را جانشین نگرشهای منفی و معیوبی کند که درمورد خود، جهان، و آینده دارد.
این برنامهی درمانی، کوتاهمدت است و به مشکلات فعلی بیمار و رفع آنها نظر دارد. رفتاردرمانی رفتاردرمانی اختلالات افسردگی براین نظریه مبتنی است که علت افسردگی فقدان هویت مثبت در نتیجهی جدایی، مرگ، یا تغییر ناگهانی محیط است. روشهای درمانی مختلف درمانن برای رسیدن به اهداف خاصی که باعث افزایش فعالیت، فراهم ساختن تجارب خوشایند و آموختن نحوهی آرامسازی (relaxation) به بیمار میشود، بهکار میروند. اعتقاد بر این است که ایجاد تغییر در رفتار شخصی بیمار افسرده مؤثرترین راه برای تغییر افکار و احساساتی است که همراه با آن رفتار در فرد افسرده وجود دارند.
رفتاردرمانی اغلب برای درمان احساس درماندگی آموختهشدهای بهکار میرود که برخی از این بیماران دارند؛ بهنظر میرسد اینگونه بیماران در برخورد با همهی مشکلات زندگی، احساس ناتوانی از خود نشان میدهند. رواندرمانی بینشمدار (روانکاوانه) رواندرمانی فردی بینشمدار رایجترین اسلوب درمان اختلال دیستایمی است و خیلی از بالینگران آن را درمان انتخابی این اختلال میدانند. در این رویکردِ درمانی سعی میشود نحوه پیدایش و دوام علایم افسردگی و خصایص غیرانطباقی شخصیت را به تعارضهای حلنشدهی ابتدای کودکی ربط دهند.
با استفاده از این درمان، فرد میتواند به معادلهای افسردگی (از قبیل سوءمصرف مواد) یا به احساس طردشدگی در کودکی که مقدمه و شکل اولیهی افسردگی در بزرگسالی است، بینش پیدا کند. دوسوگرایی موجود در روابط فعلی بیمار با والدینش، دوستانش، و افراد دیگری که در زندگی روزمرهاش وجود دارند، بررسی میشود. همینکه بیمار بفهمد چطور سعی میکرده نیاز مفرط خود به تأیید دیگران را ارضا کند تا بتواند با اعتمادبهنفس اندک خود و سوپرایگوی سختگیر خود مقابله کند، به یکی از اهداف مهم درمان دست یافته است.
درمان بینفردی در درمان بین فردی اختلالات افسردگی، تجارب بینفردی فعلی بیمار و راههای مداری او با استرس بررسی میشود تا او بتواند به کاهش علایم افسردگی و بهبود اعتماد به نفس نایل آید. درمان بینفردی از حدود دوازده تا شانزده جلسهی هفتگی تشکیل میشود و همراه با آن میتوان داروهای ضدافسردگی را هم تجویز کرد.
خانواده درمانی و گروهدرمانی با استفاده از خانوادهدرمانی میتوان به بیمار و نیز خانوادهاش کمک کرد تا با علایم افسردگی کنار آیند، بهویژه وقتی که بهنظر میرسد یک سندروم نیمهعاطفیِ زیستی در کار است. با گروهدرمانی میتوان به بیماران منزوی کمک کرد تا برای غلبه بر مشکلات بین فردیای که در موقعیتهای اجتماعی پیدا میکنند، راههای جدیدی را یاد بگیرند.
دارودرمانی بهدلیل این اعتقاد نظری دیرپا و رایج که اختلال دیستایمی در درجه اول اختلالی با عوامل روانی، است بسیاری از بالینگران از مصرف ضدافسردگیها در بیماران مبتلا به این اختلال خودداری میکنند. اما در مطالعات بسیاری دیده شده که درمان این اختلال با ضدافسردگیها موفقیتآمیز بوده است.
این دادهها در مجموعه حاکی از آن است که مهارکنندههای انتخابی بازجذب سروتونین (SSRIs) ونلافاکسین و بورپروپیون برای درمان بیماران مبتلا به اختلال دیستایمی مفید هستند. مهارکنندههای منوآمین اکسیداز (NAOIs) در زیرگروهی از بیماران مبتلا به اختلال دیستایمی مؤثرترند؛ زیرگروه مذکور از این بیماران به تجویز معقول و منطقی امفتامینها نیز پاسخ میدهند.
بستری کردن معمولاً بستری کردن بیماران دچار اختلال دیستایمی ضرورتی پیدا نمیکند، در عینحال اگر علایم بیمار خیلی شدید باشد، از کارافتادگی واضح اجتماعی یا شغلی پیدا شده باشد، به روشهای تشخیصی جامعتری نیاز افتاده باشد، و فکر خودکشی وجود داشته باشد، همگی مواردی ضروری برای بستری کردن است.
اختلال سیکلوتایمی (خلق ادواری) اختلال سیکلوتایمی بهلحاظ علایم، شکل خفیفی از اختلال دوقطبی II است و مشخصهاش وجود دورههای هیپومانیا و دورههای خفیف افسردگی است. اختلال سیکلوتایمی طبق تعریف DSM-5 عبارت است از «اختلالی مزمن و نوساندار» با دورههای فراوانی از هیپومانیا و افسردگی است. اختلال مزبور با اختلال دوقطبی II تفاوت دارد؛ در اختلال دوقطبی II دورههای افسردگی اساسی (و نه فرعی) همراه با دورههای هیپومانیا وجود دارد.
قرار دادن اختلال سیکلوتایمی در ردیف اختلالات خلقی هم حکم گنجاندن اختلال دیستایمی در این طبقه را دارد؛ یعنی تلویحاً بهمعنای آن است که ارتباطی احتمالاً زسیتی با اختلال دوقطبی I در کار است. در حالیکه برخی روانپزشکان معتقدند که اختلال سیکلوتایمی هیچ مؤلفه زیستی ندارد و از روابط آشوبناک (chaotic) با ابژه در اوایل زندگی ناشی میشود. فهم امروز ما از اختلال سیکلوتایمی تا حدی بر مشاهدات «امیل کرپلین» و «کورت اشنایدر» مبتنی است که میگفتند یک تا دو سوم از بیماران دچار اختلالات خلقی علایمی از اختلال شخصیت دارند.
«کرپلین» چهار نوع اختلال شخصیت ذکر کرده بود: افسرده (دلتنگ)، مانیک (شاد و بیپروا)، تحریکپذیر (انفجاری و متزلزل)، و دارای سیکلوتایمی، «کرپلین» میگفت شخصیت تحریکپذیر وجود همزمان دو شخصیت افسرده و مانیک است، ولی شخصیت دارای سیکلوتایمی، تناوب این دو است. همهگیرشناسی بیماران دچار اختلال سیکلوتایمی سه تا پنج درصد از کل بیماران سرپایی روانپزشکی را تشکیل میدهند و اینها بهویژه کسانی هستند که از مشکلاتی در زمینهی زناشویی و روابط بین فردی شکایت دارند.
شیوع مادامالعمر اختلال سیکلوتایمی در جمعیت عمومی حدود یک درصد تخمین زده میشود. اما این رقم احتمالاً کمتر از شیوع واقعی آن است، چون بیماران دچار اختلال سیکلوتایمی هم مثل بیماران دچار اختلال دوقطبی I ممکن است خبر نداشته باشند که از نظر روانپزشکی مشکل دارند. اختلال سیکلوتایمی هم مثل اختلال دیستایمی خیلی از اوقات با اختلال شخصیت مرزی همزمان میشود. تخمین زده میشود که ده درصد از بیماران سرپایی مبتلا به اختالال شخصیت مرزی و بیست درصد از بیماران بستری مبتلا به این اختلال، همزمان به اختلال سیکلوتایمی هم مبتلا باشند.
نسبت زن به مرد در اختلال سیکلوتایمی حدود سه به دو است، و در پنجاه تا هفتادوپنج درصد از کل این بیماران، سن شروع اختلال پانزده تا بیستوپنج سالگی بوده است. در خانواده افراد مبتلا به اختلال سیکلوتایمی غالباً افرادی با اختلالات مرتبط با مواد وجود دارند. سببشناسی اینجا هم مثل اختلال دیستایمی این اختلافنظر وجود دارد که آیا اختلال سیکلوتایمی، ربطی اعم از زیستی یا روانی، به اختلالات خلقی دارد یا نه؟ برخی از پژوهشگران گمان میکنند که اختلال سیکلوتایمی با اختلال شخصیت مرزی ارتباط بیشتری داشته باشد تا با اختلالات خلقی.
علیرغم این اختلافنظرها اکثر دادههای زیستی و وراثتی بهنفع نظریهای است که اختلال سیکلوتایمی را یک اختلال صرفاً خلقی میداند. عوامل زیستی در خانوادهی حدود سی درصد از کل بیماران دچار اختلال سیکلوتایمی سابقه مثبتی از نظر اختلال دوقطبی I وجود دارد و این رقم به رقم مربوط به بیماران دچار خود اختلال دوقطبی I نزدیک است.
گذشته از آن، در شجرهنامهی خانوادههایی که اختلال دوقطبی I در آنها وجود دارد، اغلب در فاصلهی نسلهایی دچار اختلالات دوقطبی I نسلهایی مبتلا به اختلال سیکلوتایمی در بستگان بیماران مبتلا به اختلال دوقطبی I بسیار بیشتر از شیوع این اختلال در بستگان بیماران دچار سایر اختلالات روانی و نیز در بستگان افراد سالم روانی است.
این مشاهدات که حدود یکسوم از بیماران مبتلا به اختلال سیکلوتایمی نهایتاً به اختلالات خلقی عمده دچار میشوند، اینکه اینگونه بیماران حساسیت زایدی به داروهای ضدافسردگی دارند و دچار هیپومانیا ناشی از این داروها میشوند، و اینکه حدود شصت درصد از اینگونه بیماران به لیتیوم پاسخ میدهند، همگی تأییدهای دیگری است که بر این نظر که اختلال سیکلوتایمی ر ا شکلی خفیف یا کمرنگ از اختلال دوقطبی II میداند. عوامل روانی- اجتماعی طبق اکثر نظریههای روانپویشی، اختلال سیکلوتایمی ریشه در آسیبها و تثبیت هایی دارد که در حین مرحلهی دهانی رشد کودک پیدا میشود. «فروید» این فرضیه را ارائه داده بود که دورهای بودن خلق، اقدامی است که ایگو میکند تا برفرامن (سوپرایگوی) سختگیر و مجازاتگر فایق آید.
توضیح روانپویشی هیپومانیا آن است که وقتی فرد افسردهای از شرّ سد و بند فراخود بسیار سختگیر خود خلاص و درنتیجه از قید انتقاد از خود رها میشود و دیگر هیچ مهاری سر راهش وجود ندارد، هیپومانیا رخ میدهد. سازوکار دفاعی عمده در هیپومانیا انکار است؛ با این مکانیسم بیمار از مواجهه با مشکلات بیرونی خود و احساس افسردگی درونیاش پرهیز میکند. مشخصهی بیماران دچار اختلال سیکلوتایمی، ادوار متناوبی از افسردی و هیپومانیا است.
در روانکاوی معلوم شده که درونمایهی زیربنایی خلق اینگونه بیماران افسردگی است و دورههای سرخوشی یا هیپومانیا به دفاع دربرابر آن درونمایه پیدا میشود. هیپومانیا در بسیاری از اوقات بهدنبال بروز یک فقدان عمیق در روابط بین فردی پیدا میشود. راهی است که بیمار برای انکار احساس وابستگی به ابژههای محبوب برمیگزیند و همزمان با آن هرگونه پرخاشگری یا احساس تخریبی را که ممکن است درصورت فقدان فرد محبوب پیدا شود، کتمان میکند.
تشخیص و خصایص بالینی گرچه بسیاری از بیماران بهخاطر افسردگیشان بهدنبال کمک روانپزشکی میروند، آنچه اغلب برایشان مشکلزاست، آشوبی است که دورههای مانیا بهبار میآورد. اگر بیمار علایمش به رفتارهای جامعهستیزانه (sociopathic) شبیه باشد، تشخیص اختلال سیکلوتایمی را هم بالینگر باید درنظر داشته باشد. مشکلات زناشویی و بیثباتی در روابط از شکایات شایع است چون بیماران مبتلا به اختلال سیکلوتایمی وقتی در حالت مانیا یا مختلط بهسر میبرند، اغلب لاابالی و تحریکپذیر میشوند.
گزارشهایی موردی دربارهی افزایش بهرهوری و خلاقیت بههنگام هیپومانیا بودن بیمار هم وجود دارد، اما اکثر بالینگران گزارش کردهاند که بیمارانشان در حین این دورهها از نظر کاری و تحصیلی، از هم پاشیده، نابسامان و غیرمؤثرتر میشوند. طبق ملاکهای تشخیصی DSM-5 درمورد اختلال سیکلوتایمی لازم است بیمار دو دوسال اول اختلال، هیچوقت ملاکهای دورهی افسردگی اساسی یا مانیا را نداشته باشد.
همچنین لازم است علایم به مدت دو سا ل (یا درمورد کودکان و نوجوانان یک سال) بهطور کم و بیش ثابتی وجود داشته باشد. نشانهها و علایم علایم اختلال سیکلوتایمی همان علایمی است که در اختلال دوقطبی II هم دیده میشود، جز آنکه در مجموع شدتشان کمتر است. البته گاهی میشود که علایم این دو اختلال شدت یکسانی داشته باشد، اما مدت آن علایم شدید در اختلال سیکلوتایمی کمتر از مدتی است که در اختلال دوقطبی II دیده میشود.
علامت عمدهی تقریباً نیمی از کل بیماران دچار اختلال سیکلوتایمی، افسردگی است؛ اینها بیش از همه وقتی به جستوجوی کمک روانپزشکی برمیآیند که افسرده شده باشند. علایم برخی دیگر از بیماران مبتلا به اختلال سیکلوتایمی هم در درجه اول علایم هیپومانیا است و اینها کمتر از بیمارانی که عمدتاً افسردهاند، به مشاوره با روانپزشک میپردازند. تقریباً همه بیماران دچار اختلال سیکلوتایمی دورههایی از علایم مختلط هم دارند که علامت واضح این دورهها تحریکپذیری است.
اکثر بیماران مبتلا به اختلال سیکلوتایمی را که روانپزشکان دیدهاند، در نتیجهی این اختلال از موفقیت در عرصههای حرفهای و اجتماعیشان بازماندهاند. اما تعداد کمی از اینگونه بیماران هم بودهاند که به مدارج بالا دست یافتهاند؛ اینها کسانی هستند که ساعتها کار میکنند و نیازشان به خواب کم است. توانی که برخی افراد برای تسلط و کنترل موفقیتآمیز بر علایم این اختلال دارند، بستگی به عوامل متعدد فردی، اجتماعی، و فرهنگی دارد. اکثر بیماران دچار اختلال سیکلوتایمی زندگی سختی دارند. چرخههای اختلال سیکلوتایمی، اغلب خیلی کوتاهتر از ادوار اختلال دوقطبی I است. تغییرات خلق در این اختلال به شکل نامنظم و ناگهانی و حتی گاه در عرض چند ساعت صورت میگیرد.
بهخاطر غیرقابل پیشبینی بودن این تغییرات خلقی، بیمار با استرس زیادی مواجه است. بیماران اغلب احساس میکنند که خلقشان دست خودشان نیست. در دورههای مختلط که تحریکپذیرند، ممکن است بیدلیل با دوستان، خانواده، و همکارانشان مخالفت کنند.
مثال
آقای (ب) مرد مجر د 25 سالهای بود که به علت تحریکپذیری، بیخوابی، بیقراری و انرژی مفرط برای ارزیابی مراجعه کرده بود. او میگفت که این دورهها چند روز تا چند هفته طول میکشند و کنار این دورهها، دورههای طولانیتر احساس نومیدی، و طرد داشت که طی آنها افکار خودکشی امانش را میبریدند. او میگفت تا جایی که یادش هست اینگونه بوده است. او هرگز بهدلیل این علایم تحت درمان قرار نگرفته بود.
آقای (ب) مصرف مواد را انکار میکرد و میگفت فقط گاهی الکل مصرف میکرد تا آرام گیرد. آقای (ب) در دوران کودکی خانوادههای ناتنی مختلفی را تجربه کرده بود و کودکی مشکلساز و مسئولیتناپذیر بود. او اغلب از منزل فرار میکرد، از مدرسه غیبت می کرد و جرایم جزئی مرتکب میشد. او در سن 16 سالگی از خانه آخری خانواده ناتنیاش فرار کرد و از آن زمان سرگردان بوده است. بهطور پراکنده مشاغل مختلفی را تجربه کرده بود. وقتی در یک مکان یا یک شغل بیقرار میشد فوراً مکان یا شغل خود را تغییر میداد.
او دوستان نزدیکی نداشت چون به همان سرعت که دوست پیدا میکرد به همان سرعت نیز به دوستیهایش خاتمه میداد. سوءمصرف الکل سوءمصرف الکل و سایر مواد در بیماران مبتلا به اختلال سکیلوتایمی شایع است؛ آنها به هنگام مانیا مواد را یا برای خوددرمانی بهکار میبرند (مانند الکل، بنزودیازپینها، و ماریجوانا) یا برای دستیابی به تحریک باز هم بیشتر (مانند کوکایین، آمفتامینها، و توهمزاها). حدود پنج تا ده درصد از کل بیماران دچار اختلال سیکلوتایمی وابستگی به مواد هم دارند.
در سابقهی اینگونه بیما ران چندین تغییر مکان جغرافیایی، عضویت در فرقههای متعدد مذهبی، و تفننطلبی (dilettantism) وجود دارد. تشخیص افتراقی هرگاه تشخیص اختلال سکیلوتایمی مطرح است. همهی علل احتمالی افسردگی و مانیا، شامل علل طبی و مرتبط با مواد، نظیر تشنج و برخی مواد (کوکایین، آمفتامین، و استروییدها) را باید درنظر داشت.
اختلالات شخصیت مرزی، ضداجتماعی، نمایشی، و خودشیفته را هم باید درنظر گرفت. اختلال کمتوجهی/ بیشفعالی (ADHD) را بهسختی میتوان از اختلال سیکلوتایمی کودکان و نوجوانان افتراق داد. امتحان داروهای محرک در اکثر بیماران دچار اختلال کمتوجهی/ بیشفعالی به آنها کمک میکند و در اکثر بیماران دچار سیکلوتایمی باعث تشدید علایم میشود.
طبقه تشخیصی اختلال دوقطبی II که در گفتار 1/8 بحث شده، مشخصهاش ترکیبی از دورههای افسردگی اساسی با دورههای هیپومانیا است. سیر و پیشآگهی مشخصهی برخی از بیماران دچار اختلال سیکلوتایمی این است که در کودکی حساس، پرتحرک، یا بدخلق بودهاند. علایم واضح اختلال سیکلوتایمی اغلب بهطور خزنده در بیست تا بیست و پنج سالگی شروع میشود. با بروز علایم دراین سن، عملکرد تحصیلی بیمار و قدرتش در برقراری روابط دوستانه با همسن و سالهایش با مشکل روبهر میشود.
هر بیمار دربرابر این اختلال واکنشی نشان میدهد، اما آنهایی که راهبردهای مدارا (coping) یا دفاعهای ایگوشان انطباقی است، پیامد بهتری خواهند داشت. بیماریِ حدود یکسوم از کل بیماران مبتلا به اختلال سیکلوتایمی بهسمت یک اختلال خلقی عمده پیشرفت میکند که در اکثر اوقات اختلال دوقطبی II است. درمان درمان زیستی داروهای تثبیتکننده خلق و داروهای ضدمانیا، خط اول درمان بیماران مبتلا به اختلال سیکلوتایمی است.
دادههای تجربی فقط از مطالعات انجامشده با لپتیوم بهدست آمده است، اما سایر داروهای ضدمانیا مثل کاربامازپین و والپروات (depakene) نیز مؤثرند و درمورد آنها هم چنین نتایجی گزارش شده است. مقدار مصرف و غلظت پلاسمایی این داروها باید به همان میزانی باشد که در اختلال دوقطبی I بهکار میرود. درمان بیماران افسرده دچار اختلال سیکلوتایمی با ضدافسردگیها باید با احتیاط صورت گیرد، چون استعداد اینگونه بیماران برای ابتلا به دورههای هیپومانیا یا مانیا براثر داروهای ضدافسردگی زیاد است.
حدود چهل تا پنجاه درصد از کل بیماران دچار این اختلال که با ضدافسردگیها درمان میشوند، چنین دورههایی پیدا میکنند. درمانهای روانی- اجتماعی بهترین اقدام در روان درمانی بیمار مبتلا به اختلال سیکلوتایمی افزایش اطلاعات او درمورد بیماریاش و کمک او برای یافتن سازوکارهایی است که بتواند با استفاده از آنها با تغییرات خلقیاش مدارا کند. معمولاً لازم است درمانگر به بیمار کمک کند تا هر صدمهای نظیر صدمات شغلی و خانوادگی را که طی دورههای هیپومانیکاش دیده، جبران کند.
از آنجا که اختلال سیکلوتایمی، اختلالی درازمدت است، اغلب درمان مادامالعمر برای بیمار لازم است. با خانوادهدرمانی و گروهدرمانی میتوان برای بیمار و افرادی که با او سروکار دارند حمایت، آموزش، و درمان فراهم کرد. روانپزشکی که رواندرمانی این بیماران را برعهده دارد میتواند میزان سیکلوتایمی آنها را ارزیابی کرده و با ایجاد یک نظام هشداردهنده از بروز دورههای تمامعیار مانیا جلوگیری کند.

